Liszaje – wspólna nazwa, odmienne mechanizmy
Autorka: Luiza Łuniewska
Liszaj nie jest jedną chorobą. Pod tą nazwą kryją się różne schorzenia skóry i błon śluzowych, od autoimmunologicznych po wynikające z przewlekłego świądu. Nauka coraz lepiej rozumie ich mechanizmy.
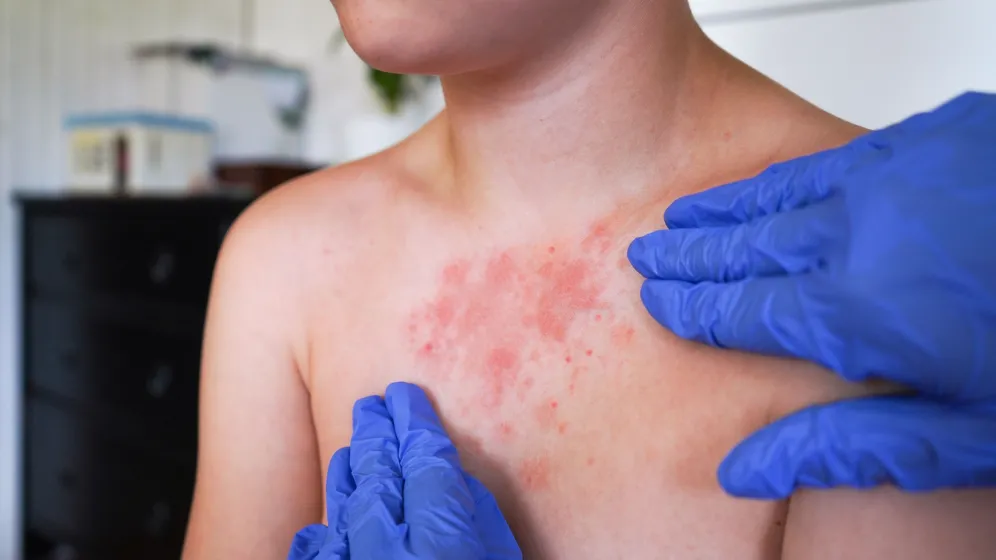
Słowo „liszaj” funkcjonuje w języku potocznym jako ogólna nazwa choroby skóry, jednak w medycynie oznacza kilka odrębnych jednostek chorobowych, które różnią się zarówno przebiegiem klinicznym, jak i mechanizmami patogenetycznymi. Dermatologia posługuje się tym terminem w odniesieniu do liszaja płaskiego, liszaja twardzinowego oraz liszaja prostego przewlekłego. Choć wszystkie te choroby mają charakter przewlekły i wiążą się z procesem zapalnym, ich przyczyny, lokalizacja zmian i konsekwencje zdrowotne są zasadniczo odmienne. To rozróżnienie ma znaczenie nie tylko dla lekarzy, lecz także dla pacjentów, ponieważ determinuje sposób leczenia i długofalowe rokowanie.
Liszaj: immunologia tłumaczy przyczyny
Najlepiej poznaną jednostką jest liszaj płaski, przewlekła choroba zapalna skóry i błon śluzowych o podłożu immunologicznym. Może zajmować skórę, jamę ustną, narządy płciowe, paznokcie oraz owłosioną skórę głowy. Szczególne zainteresowanie badaczy budzi liszaj płaski jamy ustnej, który bywa rozpoznawany przypadkowo podczas wizyt stomatologicznych lub utrzymuje się latami, powodując przewlekły dyskomfort. W aktualnych przeglądach naukowych w „Journal of Clinical Medicine” podkreśla się, że jest to „częsta choroba zapalna błony śluzowej jamy ustnej o podłożu immunologicznym”, a jej przebieg cechuje się nawrotami i okresami względnego wyciszenia.
Badania wskazują, że w liszaju płaskim kluczową rolę odgrywa odpowiedź komórkowa z udziałem limfocytów T, które prowadzą do uszkodzenia komórek nabłonka. W obrazie histopatologicznym widoczna jest degeneracja warstwy podstawnej naskórka lub nabłonka błon śluzowych, będąca efektem miejscowej reakcji zapalnej. Badacze podkreślają, że „centralnym mechanizmem choroby jest nieprawidłowo ukierunkowana odpowiedź immunologiczna prowadząca do apoptozy keratynocytów”. To tłumaczy zarówno przewlekły charakter choroby, jak i jej oporność na leczenie przyczynowe.
W kontekście liszaja płaskiego jamy ustnej szczególne znaczenie ma kwestia potencjalnego ryzyka nowotworowego. Światowa Organizacja Zdrowia (WHO) klasyfikuje tę jednostkę jako chorobę potencjalnie złośliwą, co nie oznacza, że u każdego chorego dojdzie do rozwoju nowotworu. Wskazuje to natomiast na konieczność czujności klinicznej. Autorzy badań systematycznych zwracają uwagę, że „liszaj płaski jamy ustnej wiąże się z niewielkim, lecz realnym ryzykiem rozwoju raka płaskonabłonkowego”, dlatego pacjenci wymagają regularnych kontroli i oceny zmian budzących wątpliwości diagnostyczne.
Odmienny charakter ma liszaj twardzinowy, choroba zapalna skóry i błon śluzowych, która najczęściej lokalizuje się w okolicach genitaliów. Dotyczy kobiet, mężczyzn i dzieci, choć najczęściej rozpoznawana jest u kobiet po menopauzie. W literaturze podkreśla się, że jest to choroba niedodiagnozowana, często rozpoznawana z opóźnieniem. W jednym z przeglądów aktualizujących wiedzę autorzy stwierdzają jednoznacznie: „liszaj twardzinowy jest przewlekłą zapalną chorobą skóry, która bez właściwego leczenia prowadzi do trwałych zmian strukturalnych”.
Patogeneza liszaja twardzinowego pozostaje przedmiotem badań, jednak dominują hipotezy autoimmunologiczne. Wykazano częstsze współwystępowanie tej choroby z innymi schorzeniami o podłożu autoimmunologicznym, zwłaszcza chorobami tarczycy. Gudula Kirtschig, autorka jednego z kluczowych przeglądów na ten temat, podkreśla, że „wczesne rozpoznanie i konsekwentne leczenie liszaja twardzinowego ma zasadnicze znaczenie dla zapobiegania powikłaniom, w tym bliznowaceniu i ryzyku nowotworowemu”. Z tego względu w wytycznych klinicznych kładzie się nacisk na długoterminowe monitorowanie pacjentów.
Nie drap się!
Trzecia jednostka określana potocznie jako liszaj, czyli liszaj prosty przewlekły, różni się zasadniczo od dwóch poprzednich. Nie jest klasyczną chorobą autoimmunologiczną, lecz następstwem przewlekłego świądu i mechanicznego drażnienia skóry. W dermatologii opisuje się go jako efekt utrwalonego cyklu świąd–drapanie, który prowadzi do pogrubienia naskórka i charakterystycznej zmiany struktury skóry. Autorzy przeglądów klinicznych podkreślają, że „liszaj prosty przewlekły stanowi przykład dermatozy, w której czynniki neurologiczne i psychologiczne odgrywają równie istotną rolę jak proces zapalny”. Skuteczne leczenie – jak podkreślają specjaliści – wymaga nie tylko terapii miejscowej, ale także identyfikacji przyczyn przewlekłego świądu, takich jak choroby ogólnoustrojowe, zaburzenia neurologiczne czy czynniki psychiczne. Liszaj bowiem nie zawsze jest chorobą „samej skóry”, lecz bywa manifestacją szerszych zaburzeń organizmu.
Wspólną cechą wszystkich postaci liszaja jest przewlekłość i skłonność do nawrotów. Współczesna dermatologia coraz częściej odchodzi od traktowania tych chorób wyłącznie jako problemu estetycznego, koncentrując się na ich immunologicznych i molekularnych podstawach. Badania nad mikroRNA, cytokinami zapalnymi i interakcjami między komórkami skóry a układem odpornościowym otwierają drogę do bardziej precyzyjnych terapii. Jak zauważają naukowcy, „mimo postępu badań etiologia liszajów pozostaje wieloczynnikowa i nie w pełni wyjaśniona”, co sprawia, że są one nadal przedmiotem intensywnych badań naukowych.
Z punktu widzenia pacjenta kluczowe znaczenie ma właściwe rozpoznanie rodzaju liszaja. Objawy mogą przypominać inne dermatozy zapalne, zakaźne lub nowotworowe, dlatego w wielu przypadkach niezbędna jest diagnostyka histopatologiczna. Eksperci podkreślają, że precyzyjna diagnoza decyduje o skuteczności leczenia i pozwala uniknąć zarówno bagatelizowania choroby, jak i niepotrzebnie agresywnej terapii.