Anafilaksja – gdy życie zależy od adrenaliny
Autorka: Luiza Łuniewska
W ciągu ostatnich kilku dekad pojęcie anafilaksji przestało być znane wyłącznie medykom. Obecnie coraz częściej pojawia się w przestrzeni publicznej. O wstrząsie anafilaktycznym można usłyszeć w wiadomościach, przeczytać na etykietach produktów spożywczych, a nawet w regulaminach bhp. Powodem tej zmiany jest nie tylko wzrost liczby przypadków, ale też większa świadomość i lepsze mechanizmy rozpoznawania tego rodzaju reakcji.
Anafilaksja to określenie reakcji nadwrażliwości, która obejmuje cały organizm. Jest nagła, zazwyczaj ciężka i potencjalnie zagrażająca życiu. Pojawia się w odpowiedzi na kontakt z alergenem – substancją, którą układ odpornościowy błędnie rozpoznaje jako zagrożenie. Dochodzi wtedy do niepotrzebnej aktywacji komórek tucznych i bazofilów. W ich wnętrzu znajdują się pęcherzyki z mediatorami stanu zapalnego – m.in. histaminą, leukotrienami i prostaglandynami. Gdy są one gwałtownie uwalniane, organizm reaguje obrzękiem, rozszerzeniem naczyń, skurczem oskrzeli, spadkiem ciśnienia tętniczego, a nawet utratą przytomności.
Nazwa „anafilaksja” pochodzi z greki: „ana-” (przeciw) i „phylaxis” (ochrona), co można tłumaczyć jako „przeciwdziałanie ochronie”. Termin ten został wprowadzony w 1902 roku przez francuskich naukowców Charles’a Richeta i Paula Portiera. Odkryli oni, że powtarzane dawki jadu ukwiałów, zamiast uodparniać psy, prowadziło do gwałtownej, często śmiertelnej reakcji. Richet za swoje badania otrzymał Nagrodę Nobla w 1913 roku.
Jedną z charakterystycznych cech anafilaksji jest szybkość jej przebiegu. Objawy mogą wystąpić w ciągu kilku minut od kontaktu z czynnikiem wyzwalającym. Nie wszystkie symptomy muszą być obecne jednocześnie. Jak zauważają eksperci z „Current Allergy and Asthma Reports”, „w około 20 proc. przypadków anafilaksji nie występują objawy skórne, co utrudnia rozpoznanie” (Mikhail i in., 2021). To sprawia, że w sytuacji klinicznej można ją pomylić z innymi zaburzeniami, szczególnie jeśli występuje po raz pierwszy i nie ma wcześniejszej diagnozy alergii.
Ten wstrząs może zabić
Histamina, leukotrieny i prostaglandyny działają na ściany naczyń krwionośnych i mięśnie gładkie, powodując rozszerzenie naczyń, zwiększenie ich przepuszczalności i skurcz oskrzeli. Krew zaczyna przemieszczać się z układu naczyniowego do przestrzeni międzykomórkowych. Płyn przesiąka do tkanek, a ciśnienie tętnicze spada. W krótkim czasie może dojść do zaburzeń krążenia. Serce, które stara się zrekompensować spadek objętości krwi w krążeniu, pracuje szybciej, ale bez dostatecznego efektu. Zmniejszony dopływ krwi do mózgu, nerek i innych narządów prowadzi do ich niewydolności. Jeśli stan ten się utrzymuje, możliwe jest zatrzymanie krążenia. Równolegle rozwijają się objawy w układzie oddechowym. Oskrzela ulegają zwężeniu pod wpływem działania mediatorów zapalnych. Dochodzi do trudności w oddychaniu. W niektórych przypadkach występuje obrzęk krtani, który ogranicza dopływ powietrza do płuc. Niedotlenienie rozwija się szybko i może prowadzić do utraty przytomności.
Wstrząs anafilaktyczny, jeśli nie zostanie szybko przerwany, może doprowadzić do zgonu.
Liczba przypadków anafilaksji rośnie
Z danych epidemiologicznych wynika, że liczba przypadków anafilaksji rośnie. Analizy przeprowadzone w Stanach Zjednoczonych, Wielkiej Brytanii i Australii wskazują na wyraźny wzrost liczby hospitalizacji w związku z tym rozpoznaniem. W pracy opublikowanej na łamach „Clinical Reviews in Allergy & Immunology” stwierdzono, że w krajach o wysokim dochodzie hospitalizacje z powodu anafilaksji zwiększają się średnio o ponad dwa procent rocznie (Yu & Lin, 2018). Zmiana ta tłumaczona jest m.in. wzrostem liczby rozpoznanych przypadków alergii pokarmowej, stosowaniem nowych leków biologicznych oraz większą wrażliwością diagnostyczną środowiska medycznego.
„Poprawa diagnostyki, rozpoznania anafilaksji spowodowała w ostatnich 10 latach sześciokrotny wzrost częstości występowania anafilaksji. Dane statystyczne mówią, że reakcja anafilaktyczna pojawia się przeciętnie u 50–500 osób na 1 mln mieszkańców: 130 tys. Polaków doświadcza wstrząsu anafilaktycznego o różnym nasileniu. Liczba zgonów to 40 do 120, ale jest zaniżona” – alarmował podczas IX Kongresu Wyzwań Zdrowotnych w Katowicach prof. Radosław Gawlik, kierownik Katedry i Kliniki Chorób Wewnętrznych, Alergologii i Immunologii Klinicznej Wydziału Nauk Medycznych w Zabrzu Śląskiego Uniwersytetu Medycznego.
Adrenalina ratuje życie
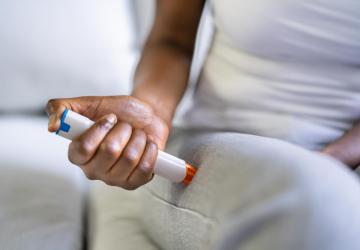
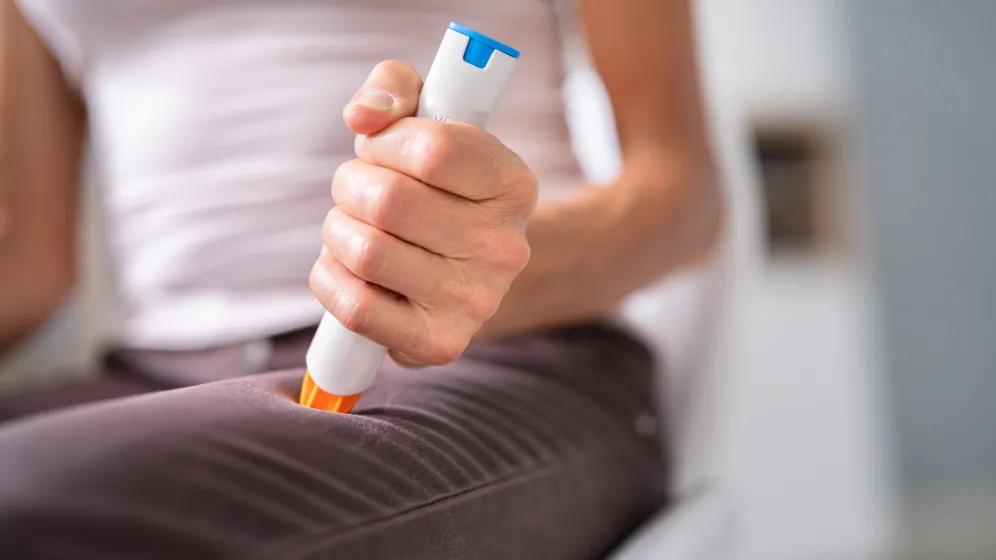
Podstawowym lekiem stosowanym w przypadku anafilaksji jest adrenalina, którą podaje się domięśniowo – najczęściej przy użyciu autostrzykawki. W wielu krajach osoby ze stwierdzoną nadwrażliwością mają zalecenie noszenia adrenaliny przy sobie. Niestety, badania wykazują, że znaczna część pacjentów nie przestrzega tych zaleceń.
„Pomoc powinna przyjść jak najszybciej: skuteczność wyleczenia chorego z anafilaksją zależy od szybkości udzielonej pomocy, która powinna polegać w pierwszej kolejności na usunięciu źródeł alergenu i jak najszybszym podaniu adrenaliny – leku, który leczy i może uratować wielu pacjentów” – podkreślił prof. Gawlik.
Adrenalina, podana domięśniowo w czasie wstrząsu anafilaktycznego, działa na receptory adrenergiczne, przywracając równowagę funkcji życiowych. Powoduje obkurczenie naczyń krwionośnych, co podnosi ciśnienie i poprawia przepływ krwi do narządów. Rozszerza oskrzela, ułatwiając oddychanie, oraz hamuje dalsze uwalnianie mediatorów zapalnych. Dzięki tym efektom przeciwdziała objawom anafilaksji i ogranicza ich rozwój. Adrenalina nie usuwa przyczyny, ale stabilizuje stan chorego i daje czas na dalsze leczenie.
Specjaliści podnoszą też problem niewystarczającej wiedzy na temat sposobu stosowania autostrzykawek. Badania przeprowadzone przez WHO wskazują, że część opiekunów dzieci z alergiami nie jest w stanie poprawnie użyć adrenaliny, nawet jeśli mają ją w zasięgu ręki (Tanno i in., 2021). Z tego powodu coraz częściej podnosi się konieczność prowadzenia szkoleń wśród personelu szkół, przedszkoli oraz miejsc publicznych.
Anafilaksja występuje najczęściej w odpowiedzi na kilka typowych kategorii czynników. W przypadku dzieci dominują alergeny pokarmowe, takie jak mleko krowie, jaja kurze, fistaszki i orzechy. U dorosłych częściej przyczyną są leki, zwłaszcza antybiotyki beta-laktamowe, środki znieczulenia ogólnego oraz jady owadów błonkoskrzydłych (np. pszczół). W niektórych regionach świata, szczególnie tropikalnych, przyczyną może być również kontakt z pasożytami lub toksynami zawartymi w żywności.
Zgon w przebiegu wstrząsu anafilaktycznego może nastąpić już w ciągu 5–15 minut od ekspozycji, zwłaszcza gdy alergen dostaje się do krwiobiegu (np. przez zastrzyk lub użądlenie owada). Czas zależy od wielu czynników: rodzaju alergenu, dawki, drogi podania oraz wcześniejszej historii pacjenta.
Według przeglądu przypadków śmiertelnych opublikowanego w „Clinical & Experimental Allergy” (Pouessel i in., 2024), u pacjentów, którzy zmarli z powodu anafilaksji, najczęściej występowały: ostry spadek ciśnienia, szybka utrata przytomności oraz opóźnione lub nieprawidłowe podanie adrenaliny.
Szczepionki i leki biologiczne - czy są zagrożeniem?
W czasie pandemii COVID-19 pojawiły się doniesienia o reakcjach anafilaktycznych po podaniu szczepionek mRNA. Choć częstość tych reakcji była bardzo niska, ich nagłośnienie w mediach wywołało niepokój. Analizy opublikowane przez zespół WAO Anaphylaxis Committee wskazują, że potencjalnym czynnikiem wyzwalającym może być glikol polietylenowy – składnik stabilizujący lipidowe cząsteczki mRNA w preparatach szczepionkowych (Worm et al., 2021). Zespół podkreśla jednak, że korzyści ze szczepień znacząco przewyższają ryzyko.
Wprowadzenie nowoczesnych leków biologicznych w terapii nowotworów oraz chorób autoimmunologicznych także wiąże się z nowymi wyzwaniami. Choć rzadko, te terapie mogą wywołać reakcje przypominające anafilaksję. W takich przypadkach szczególnie ważna jest wnikliwa obserwacja po pierwszych dawkach leku oraz zapewnienie zaplecza do natychmiastowego leczenia reakcji nadwrażliwości.
W ostatnich latach coraz więcej uwagi poświęca się również zjawisku określanemu jako zespół Kounisa. Jest to połączenie ostrej reakcji alergicznej z objawami niedokrwienia mięśnia sercowego. Może dojść do skurczu naczyń wieńcowych lub tworzenia się zakrzepów. W odróżnieniu od klasycznego zawału, objawy są indukowane przez mediatory zapalne, nie przez blaszki miażdżycowe. Jak zauważają autorzy przeglądu opublikowanego w „International Journal of Cardiology”, przypadki zespołu Kounisa są często błędnie klasyfikowane, co może mieć wpływ na późniejsze leczenie pacjenta (Cahuapaza-Gutierrez i in., 2024).
Jak zapobiec anafilaksji?
W medycynie coraz częściej mówi się o konieczności rozwoju strategii zapobiegania anafilaksji. Część badań koncentruje się na możliwości wcześniejszego wykrywania osób, które mogą być narażone na wstrząs. Rozważa się wykorzystanie biomarkerów, a nawet analiz genetycznych, choć obecnie żadna z tych metod nie jest wystarczająco dokładna, by pełnić rolę przesiewową.
Rozwijane są także nowe podejścia terapeutyczne. Trwają badania nad inhibitorami komórek tucznych, które mają potencjał w zapobieganiu reakcji anafilaktycznych u osób ze znaną nadwrażliwością. Eksperymenty z zastosowaniem witaminy C sugerują, że może ona łagodzić niektóre elementy odpowiedzi zapalnej (Tosca et al., 2025), chociaż wyniki są wciąż w fazie oceny klinicznej.
W wielu krajach prowadzone są kampanie mające na celu zwiększenie świadomości społecznej na temat anafilaksji. Ich elementem są plakaty edukacyjne w szkołach, broszury dla rodziców oraz obowiązkowe szkolenia z użycia adrenaliny dla personelu edukacyjnego. W niektórych regionach wprowadzono również przepisy nakazujące posiadanie autostrzykawek w miejscach publicznych. Zgodnie z nowelizacją ustawy o Państwowym Ratownictwie medycznym z maja 2025 jako świadkowie zdarzenia udzielający pierwszej pomocy – możemy podać lek ratujący życie i zdrowie – czyli w tym wypadku adrenalinę.
Świadomość roli anafilaksji w medycynie rośnie również dzięki zmianom w klasyfikacji chorób. Światowa Organizacja Zdrowia wprowadziła w systemie ICD-11 osobną kategorię dla anafilaksji, co ma na celu poprawę jakości danych epidemiologicznych i ułatwienie planowania działań prewencyjnych.
Współczesna medycyna stara się przeciwdziałać anafilaksji, łącząc diagnostykę, farmakologię i edukację zdrowotną. Wydaje się, że najskuteczniejsze są strategie łączące wszystkie te elementy. Chociaż nie sposób wyeliminować anafilaksji całkowicie, możliwe jest zmniejszenie liczby powikłań i poprawa jakości życia osób narażonych na taką formą nadwrażliwości.