Paradontoza - zabójca zębów
Autorka: Luiza Łuniewska
Paradontoza to przewlekłe zapalenie tkanek przyzębia — dziąsła, więzadła przyzębia, kości wokół zęba. To nie to samo co zwykłe zapalenie dziąseł (gingivitis), które bywa odwracalne — parodontoza to moment, w którym bakterie i stan zapalny zaczynają uszkadzać struktury podporowe zębów.
Głównym winowajcą jest biofilm bakteryjny — płytka nazębna, którą tworzą bakterie, i złogi kamienia nazębnego, jeśli higiena jamy ustnej jest niewystarczająca. Bakterie, zwłaszcza te beztlenowe Gram-ujemne jak Porphyromonas gingivalis, Aggregatibacter actinomycetemcomitans, Tannerella forsythia, Prevotella intermedia, mają zdolność do prowokowania odpowiedzi zapalnej, która z czasem staje się destrukcyjna.
Ale paradontoza to nie tylko bakterie. Równie istotna jest odpowiedź immunologiczna gospodarza — czyli naszego organizmu. Jeśli odpowiedź immunologiczna jest nadmierna lub niewłaściwa, stan zapalny sam w sobie niszczy tkanki — dziąsła i kość. Jednym z autorytetów w dziedzinie paradontozy jest Georges Hajishengallis — jego prace mówią o tym, jak Porphyromonas gingivalis „manipuluje” odpowiedzią immunologiczną gospodarza, by przetrwać i niszczyć tkanki. Bakteria ta potrafi, poprzez swoje lipopolisacharydy i enzymy, obniżyć skuteczność mechanizmów obronnych i sprzyjać stanom zapalnym. Do tego dochodzą czynniki środowiskowe i systemowe: palenie papierosów, cukrzyca, zaburzenia hormonalne, niedobór witamin, genetyka.
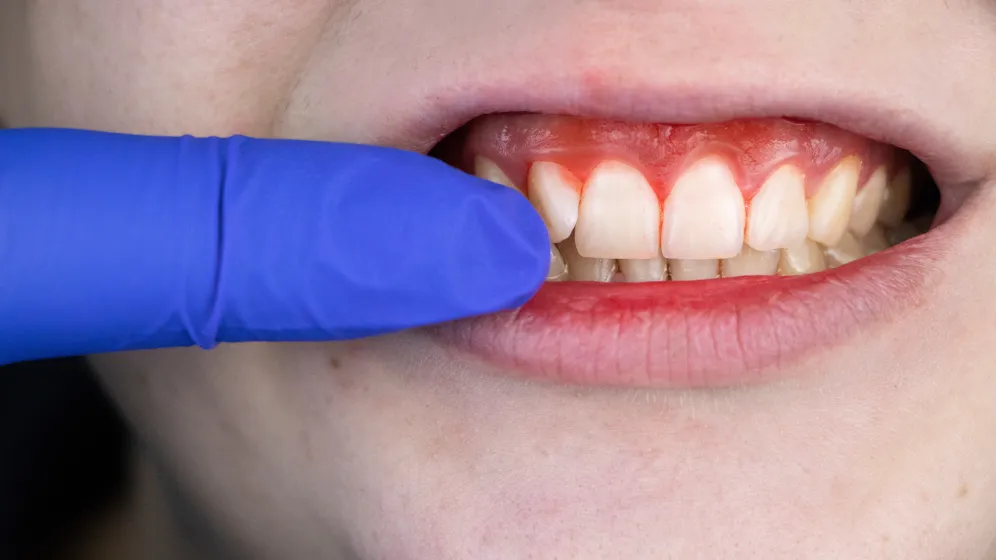
Zaczyna się zapaleniem dziąseł
Paradontoza rozwija się etapami. Zaczyna się od zapalenia dziąseł — rumień, obrzęk, krwawienie przy szczotkowaniu. Jeśli nie zahamujemy rozwoju, zapalenie przechodzi głębiej, tworzą się kieszonki między dziąsłem a zębem, w nich gromadzi się bakteria i kamień, dochodzi do ubytku kości — a to prowadzi do odsłoniętych szyjek, ruchomości zębów, często do ich utraty.
Paradontoza nie jest jednolita — występują różne formy i stadium. Jest forma przewlekła, występująca często u dorosłych, rozwijająca się wolniej, lecz postępująca, jeśli nie jest leczona. Potem są formy agresywne („aggressive periodontitis”) — szybkie niszczenie przyzębia, często w młodszym wieku, z charakterystycznym występowaniem u kilku osób w rodzinie.
Są też choroby martwicze dziąseł i przyzębia — bardziej dramatyczne, z owrzodzeniami dziąseł, martwicą, bólem, często u osób z osłabionym układem odpornościowym, przy złej kondycji ogólnej, przy niedoborach, stresie.
Paradontoza może też być klasyfikowana według stopnia i fazy, zależnie od tego, ile kości utraconych, ile kieszonek oraz jak duże stany zapalne i jakie czynniki ryzyka (np. palenie, cukrzyca) są obecne.
Jest też paraimplantoza — analogiczna choroba, ale dotyczy tkanek wokół implantów zamiast naturalnych zębów. Wymaga podobnych refleksji, ale bywa trudniejsza w leczeniu, bo implanty inaczej się goją i brak jest naturalnego przyczepu więzadła.
Paradontoza - leczenie
Leczenie paradontozy to proces, często długotrwały, wymagający współpracy pacjenta, specjalisty periodontologa, czasem chirurga, a bardzo często także zmian w stylu życia. Podstawą jest eliminacja biofilmu bakteryjnego i kamienia nazębnego — profesjonalne czyszczenie (skalowanie, root planing), zarówno nad- jak i poddziąsłowe. To działanie mechaniczne, ale absolutnie kluczowe. Wczesne stadium można często opanować właśnie tymi metodami.
W przypadkach bardziej zaawansowanych leczenie chirurgiczne może być potrzebne — między innymi ręczne lub laserowe zabiegi umożliwiające dostęp do głębszych kieszonek, regeneracja tkanek, czasem przeszczepy dziąsła czy kości.
Wspomagająco stosuje się leczenie farmakologiczne: leki miejscowe (antyseptyczne, pod dziąsło), czasem leki ogólne przy bardzo silnych infekcjach. Ale uwaga: coraz częściej bakterie przyzębia wykazują oporność, dlatego antybiotyki to nie jest rozwiązanie dla każdego i zawsze trzeba stosować je z rozwagą.
Ponadto rośnie zainteresowanie terapiami wspierającymi, które modulują odpowiedź immunologiczną organizmu. Celem jest złagodzenie nadmiernego, destrukcyjnego stanu zapalnego, który często bardziej szkodzi niż same bakterie. W badaniach ostatnich lat pojawiają się podejścia z użyciem przeciwciał, inhibitorów cytokin, komórek macierzystych, czy biomateriałów stymulujących regenerację tkanek. Stosowana może być też terapia fotodynamiczna (PDT) — połączenie światła o określonej długości fali i związku fotouwrażliwiającego, który pod wpływem światła aktywuje się, niszcząc bakterie i ograniczając stan zapalny. W badaniach wspomaga standardowe leczenie mechaniczne, poprawiając parametry kliniczne takie jak głębokość kieszonek dziąsłowych czy utrata przyczepu dziąsła.
Leczenie nie kończy się po zabiegach: niezbędna jest faza podtrzymująca — regularne wizyty kontrolne, czyszczenie, edukacja pacjenta, poprawa higieny domowej, zaprzestanie palenia, kontrola chorób ogólnoustrojowych, jeśli są obecne. Bez tego paradontoza często wraca.
Badania epidemiologiczne wskazują, że paradontoza jest jedną z najczęstszych chorób jamy ustnej — zmiany średnio dotykają dużej części populacji dorosłej i starszej, w zależności od kraju i warunków socjoekonomicznych. Specjaliści często zwracają uwagę, że paradontoza na początku nie boli — co czyni ją zdradliwą: jeśli nie zwracamy uwagi na drobne sygnały, jak krwawienie dziąseł czy nieświeży oddech, mogą się pojawić poważniejsze problemy.
Skuteczne leczenie paradontozy może mieć wpływ nie tylko na stan jamy ustnej, ale i na funkcjonowanie układu sercowo-naczyniowego — np. badania pokazują, że intensywne leczenie paradontozy spowalnia pogrubianie ściany tętnic szyjnych i poprawia funkcje naczyń krwionośnych.
Paradontoza to choroba, z którą nie warto zwlekać z leczeniem. Gdy uszkodzenia są niewielkie, można je zatrzymać i odwrócić to, co możliwe; gdy zaawansowane — trzeba działać zdecydowanie, ale nawet wtedy można znacząco poprawić stan jamy ustnej i ogólne zdrowie. Kluczem jest uważność — choć dziąsła mogą krwawić, obrzęk być nieduży, te sygnały nie są błahymi dolegliwościami, a często pierwszą linią frontu w walce z paradontozą. Jeśli je zignorujesz, możesz stracić coś więcej niż zęby — komfort, zdrowie ogólne, jakość życia.