Bruceloza groźna nie tylko dla bydła
Autorka: Luiza Łuniewska
Bruceloza – bakteryjna choroba zwierząt znana od ponad 130 lat – wciąż zagraża ludziom, choć większość kojarzy ją co najwyżej z hodowlą bydła. Czym jest ta choroba, gdzie występuje i jaki jest jej przebieg u człowieka?

Bruceloza to choroba zakaźna wywoływana przez bakterie brucella. Patogeny przenoszone przez zwierzęta – m.in. krowy, psy, owce, kozy i świnie – zagrażają także ludziom. Z powodu brucelozy Bośnia i Hercegowina ogłosiła w czerwcu stan klęski żywiołowej w gminie Vogoszcia, w pobliżu stolicy państwa. Wcześniej alarm podniosły służby w Austrii – przy drogach znajdowano tam truchła padłych od brucelli zajęcy.
W ostatnich latach bruceloza zwróciła na siebie uwagę badaczy na nowo dzięki alertom amerykańskiego Centers for Disease Control and Prevention (CDC) i projektom międzynarodowych zespołów One Health. Dr William Bower, epidemiolog z CDC, ostrzegał w mediach przed „rzadką, ale potencjalnie ciężką” infekcją Brucella RB51 po wypiciu surowego mleka, podkreślając, że choroba, nawet bezobjawowa, „może przejść w przewlekłą postać oddziałującą na zdrowie latami”. Z kolei dr Angela Arenas z Texas A&M bada brucelozę jako modelowy problem trangatunkowy. „Brucella wpływa na ludzi, zwierzęta gospodarskie i dzikie” – podkreśla naukowczyni.
W skali świata bruceloza występuje przede wszystkim w basenie Morza Śródziemnego, na Bliskim Wschodzie, w Ameryce Łacińskiej i Afryce, ale globalizacja rynku żywności oraz moda na „kontakt z naturą” – sprawiły, że choroba powoli powraca. Najnowszy raport ECDC podaje, że w 2022 r. w UE/EOG odnotowano 199 potwierdzonych przypadków – to zaledwie 0,04 na 100 tys. mieszkańców, lecz aż 70 proc. pacjentów wymagało hospitalizacji, co dobitnie podkreśla ciężkość kliniczną choroby.
W rutynowych statystykach chorób zakaźnych w Polsce nie odnotowuje się brucelozy, bo ostatnie rodzime ogniska wygaszono kilkadziesiąt lat temu; zakażenia są dziś głównie „importowane”, choćby przez urlopowiczów wracających z południa Europy.
Liczna rodzina Brucella
Brucella to niewielkie, wyjątkowo inwazyjne pałeczki Gram-ujemne. Do zakażeń ludzi prowadzą głównie trzy gatunki: B. melitensis (kozy i owce), B. abortus (bydło) oraz B. suis (świnie). W krajach uprzemysłowionych coraz częściej pojawia się też B. canis przenoszona przez psy.
Bakterie są wewnątrzkomórkowe – dostają się do makrofagów i potrafią w nich przetrwać, co tłumaczy zarówno przewlekły przebieg choroby, jak i trudności terapeutyczne. Dodatkową komplikację wprowadziła szczepionka RB51 stosowana u bydła. Używana w niej linia drobnoustrojów jest oporna na rifampicynę, jeden z głównych antybiotyków wykorzystywanych u ludzi, i nie wytwarza przeciwciał wychwytywanych rutynowymi testami serologicznymi.
Drogi zakażenia brucelozą a codzienne ryzyko
Najczęstszą bramą wejścia bakterii u ludzi pozostaje układ pokarmowy. Konsumpcja niepasteryzowanego mleka, serów czy lodów stanowi dobrze udokumentowane źródło większości ognisk brucelozy. W cytowanym wcześniej komunikacie CDC dr Bower przypominał, że wystarczy kubek surowego mleka, by narazić się na groźbę długoletnich powikłań.
Do zakażeń dochodzi też przy bezpośrednim kontakcie z łożyskiem, krwią lub wydzielinami porodowymi zwierząt, zwłaszcza u rolników, weterynarzy i pracowników rzeźni. Mniej znany, ale coraz ważniejszy wektor to psy. Dr Arenas wskazuje, że osoby pomagające przy porodach szczeniąt lub pracujące w schroniskach wystawiają się na większe ryzyko infekcji B. canis.
Transmisja między ludźmi – choć opisywana – pozostaje anegdotyczna i nie odgrywa roli w szerzeniu się choroby.
Obraz kliniczny brucelozy – od „grypy” do wyniszczającej choroby przewlekłej
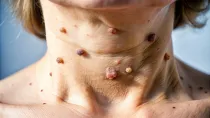
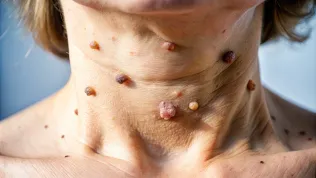
Początek brucelozy jest zwodniczo łagodny: gorączka falująca, poty nocne, bóle głowy i stawów, uczucie głębokiego zmęczenia. U części chorych pojawiają się hepatosplenomegalia (powiększenie śledziony i wątroby), utrata masy ciała, a w ciągu kolejnych miesięcy – zapalenie wsierdzia, zapalenie kości i stawów czy zaburzenia neuropsychiatryczne.
To właśnie przewlekłość i nieswoistość objawów, na którą zwraca uwagę dr Bower, powoduje, że pacjenci latami pozostają niediagnozowani.
Dr Arenas opisuje podobny wachlarz dolegliwości u osób zakażonych B. canis: od nawracającej gorączki po długotrwałe zmęczenie i zapalenie stawów. Niezależnie od gatunku bakterii, kluczowe jest szybkie wdrożenie terapii, zanim drobnoustroje wnikną głęboko w narządy.
Diagnostyka standardowa brucelozy opiera się na wykrywaniu przeciwciał aglutynujących lub hodowli krwi. Hodowla jest powolna i wymaga specjalnych laboratoriów, a przeciwciała mogą się nie wytwarzać w przypadku infekcji RB51. Do tego dochodzi zjawisko „maskowania” symptomów przez antybiotyki przyjmowane z innych przyczyn. W efekcie oficjalne statystyki znacząco zaniżają realną zapadalność na tę chorobę.
Metaanaliza opublikowana na początku 2024 r. w „Emerging Infectious Diseases” szacuje, że co roku dochodzi na świecie do ok. 2,1 mln nowych zachorowań, czyli ponad dwukrotnie więcej, niż podawały wcześniejsze raporty. Największe obciążenie nadal dźwigają Afryka i Azja, jednak jednostkowe ogniska nie omijają Europy ani obu Ameryk.
Dr Arenas podkreśla, że w wielu regionach Afryki bruceloza jest „endemiczna, a społeczności nauczyły się z nią żyć”, co utrudnia jej zwalczanie. Globalizacja handlu produktami zwierzęcymi i migracje ludzi sprzyjają przenoszeniu patogenu do nowych stref.
Profilaktyka brucelozy – od pastwiska do talerza
Najskuteczniejszą barierą pozostaje szczepienie zwierząt i pasteryzacja mleka. RB51, choć budzi kontrowersje, znacząco ograniczyła zachorowania na brucelozę u krów i liczbę przypadków u ludzi. Kraje wolne od B. abortus rozważają jednak stopniowe odchodzenie od tej szczepionki, by zminimalizować rzadkie, lecz poważne infekcje poszczepienne. W odniesieniu do konsumentów w obszarach występowania brucelozy CDC zaleca prostą zasadę: jeśli nie masz pewności, że produkt mleczny jest pasteryzowany – nie jedz go.
Gdy istnieje ryzyko kontaktu z bakteriami Brucella (na przykład po wypiciu surowego mleka), CDC rekomenduje natychmiastową profilaktykę antybiotykową. Leczenie pełnoobjawowej choroby trwa co najmniej sześć tygodni i zwykle obejmuje doksycyklinę w skojarzeniu z rifampicyną; przy szczepie RB51 konieczne są alternatywne schematy. Opóźnienie terapii zwiększa prawdopodobieństwo nawrotów, które potrafią wystąpić nawet po kilku latach. Równolegle trwają prace mające na celu opracowanie nowych szczepionek, zwłaszcza przeciw B. melitensis i B. canis, co może przynieść rewolucję w kontroli tych zoonoz.
Dane WHO i ECDC dowodzą, że bruceloza, choć rzadka w Europie, wciąż stanowi zagrożenie wymagające czujności. Istnieje ryzyko, że z czasem może się pojawić także w Polsce, gdzie masowe wyjazdy do gospodarstw agroturystycznych i zakupy „swojskich” serów stają się elementem stylu życia.