Choroba górska – aklimatyzacja to podstawa
Autorka: Klaudia Torchała
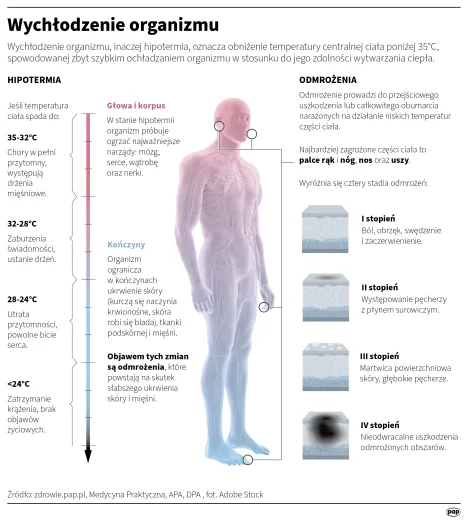
Ryzyko choroby górskiej związanej z pobytem na dużej wysokości bez uprzedniej aklimatyzacji zwiększa się podczas wspinaczki górskiej najczęściej ponad 2500 m n.p.m. Ekstremalne warunki zaczynają się powyżej 5–5,5 tys. m, a tzw. strefa śmierci od 7,9 tys. m. Może tam dojść także do obrzęku mózgu lub płuc.

„Himalaista powoli, systematycznie przyzwyczaja ciało do coraz większej wysokości. Jeśli przyjąć, że na poziomie morza organizm dostaje 100 proc. dostępnego tlenu, to ze względu na spadek ciśnienia na 5 tys. metrów jest to już tylko 50 proc. Na 8 tys. – 30 proc.” – zaznacza Dominik Szczepański w biografii pt. „Czapkins. Historia Tomka Mackiewicza”.
„Organizm potrafi się przyzwyczaić, ale jeśli ktoś nagle trafia na dużą wysokość, natychmiast czuje efekty. Na 5 tys. metrów zakręci mu się w głowie. Pojawi się poczucie odrealnienia i duszności, a serce będzie bić szybciej. Na 6 tys. straci przytomność po dziesięciu, na 7 tys. – po pięciu minutach. A na 8 tys. – po trzech. Gdzieś po drodze zacznie tracić wzrok. Potem, jeśli ktoś nie udzieli mu pomocy, nadejdzie śmierć.Powodem jest niedotlenienie (hipoksja). Przede wszystkim mózgu” – dodaje autor, opisując zimowe wejście w 2018 roku Tomka Mackiewicza i Francuzki Élisabeth Revol na Nanga Parbat (8126 m n.p.m.), dziewiąty co do wysokości szczyt świata (Himalaje/Indie).
Podczas zejścia himalaistę dotknęła choroba wysokościowa i ślepota śnieżna. Pomimo akcji ratunkowej, w której brali udział członkowie polskiej Zimowej Wyprawy Narodowej na K2 (odległość blisko 200 km), nie udało się himalaisty uratować.
Choroba górska może dotknąć już na wysokości 2500 tys. m n.p.m., choć objawy mogą pojawić się również poniżej tego poziomu, bo za wysokogórski obszar uważa się teren powyżej 1500 m n.p.m., duże wysokości do poziomu 3500–5500 m n.p.m., a ponad 5500 m n.p.m. to już ekstremalne wysokości.
„Do wysokości 5000–6000 metrów, objawy choroby wysokościowej stanowią bezpośredni rezultat nieprawidłowej aklimatyzacji. Zależnie od profilu wspinaczki/wejścia, objawy występują u ponad 70 proc. uczestników” – zaznaczają w przeglądzie 30 publikacji naukowych Jonczyk A., Kafara Z., Baranowska W., Jurczak D.
Są cztery rodzaje choroby górskiej: ostra choroba górska (ang. AMS, Acute Mountain Sickness), wysokościowy obrzęk płuc (ang. HAPE, High Altitude Pulmonary Oedema), wysokościowy obrzęk mózgu (ang. HACE, High Altitude Cerebral Oedema) i deterioracja wysokościową (wycieńczenie wysokością).
„Trzy ostatnie, jeśli się szybko nie zareaguje, nie poda odpowiedniego leku, nie zejdzie, to choroby śmiertelne” – wyjaśnia dr hab. Robert Szymczak, cytowany w książce, zdobywca trzech ośmiotysięczników i lekarz kilku polskich ekspedycji w Himalaje.
Komisja Medyczna Międzynarodowej Federacji Związków Alpinistycznych wyjaśnia w swoim stanowisku, czym charakteryzują się poszczególne typowe objawy choroby wysokościowej.
Ostrej chorobie górskiej (AMS) towarzyszą zawroty głowy, ból głowy (najczęściej niepunktowy, rozlany, choć inny rodzaj bólu wcale nie wyklucza AMS), utrata apetytu, zaburzenia snu, silne kołatanie serca, apatia, nudności, wymioty, obrzęki obwodowe. Czasem ból głowy może nie występować. W przypadku znacznej apatii lub senności należy rozważyć wysokościowy obrzęk mózgu (HACE), a duszności przy niewielkim wysiłku lub nawet spoczynku – wysokościowy obrzęk płuc (HAPE).
Jeśli chodzi o charakterystyczne objawy wysokościowego obrzęku płuc (HAPE) to: duszność nawet przy niewielkim wysiłku, narastająca do duszności spoczynkowej, wysoka częstość oddechów (powyżej 30 na minutę) – dotyczy niemalże 70 proc. przypadków. Głównym objawem HAPE jest spadek wydolności organizmu, dodatkowo „kaszel, szybkie tętno, uczucie ciasnoty w klatce piersiowej, bulgoczący oddech, zasinienie twarzy i krwawa, a w ciężkich przypadkach pienista wydzielina z ust, umiarkowana gorączka”.
Dr Frederic Champly z oddziału ratunkowego i medycyny wysokogórskiej szpitala w Sallanches, po rozmowie z Francuzką Elisabeth Revol i opisie objawów, które towarzyszyły Mackiewiczowi na ostatnim etapie zejścia, przypuszcza, że to właśnie wysokościowy obrzęk płuc w ostatecznym stadium był przyczyną jego zgonu.
„Wysokościowy obrzęk płuc był u Tomka w ostatecznym stadium, co oznacza, że poziom niedotlenienia musiał być szczególnie wysoki, a jego zdolność do poruszania się bliska zeru ze względu na brak paliwa (tlenu). Nie wydaje się natomiast, aby u Tomka rozwinął się wysokościowy obrzęk mózgu, ponieważ – według relacji Elisabeth – nie wykazywał on żadnych charakterystycznych objawów neurologicznych” – ocenił dr Champly.
Typowe objawy wysokościowego obrzęku mózgu (HACE) to: nasilony ból głowy niereagujący na typowe leki przeciwbólowe, nudności i wymioty, zawroty głowy, ataksja (zaburzenie koordynacji ruchu) – bardzo czułym i prostym testem terenowym ułatwiającym różnicowanie w sytuacjach niejednoznacznych (np. w przypadku chęci zamaskowania objawów) jest test przejścia „stopa za stopą“ po linii prostej) – zaburzenia równowagi, zmiany w stanie świadomości, splątanie lub omamy. Irracjonalne zachowanie może wskazywać na wczesny etap choroby! Etap schyłkowy to śpiączka i zgon w przebiegu porażenia czynności oddechowej.
„Himalaista dotknięty obrzękiem mózgu ma zaburzone postrzeganie świata zewnętrznego. Ma większe trudności z oceną sytuacji i odszukaniem drogi do bazy podczas powrotu ze szczytu, łatwiej też mu zbłądzić. Jest bardziej narażony również na potknięcia, co zwiększa ryzyko wypadku, np. wpadnięcia w szczelinę” – wyjaśniał w rozmowie z PAP dr Patryk Krzyżak z pracowni Zaburzeń Rytmu Serca Szpitala Bielańskiego w Warszawie.