Ciężka przewlekła choroba? Jest ryzyko niedożywienia. A można go uniknąć
Autorka: Monika Grzegorowska
Niedożywienie w razie ciężkiej długotrwałej choroby oznacza, że opieka nad pacjentem staje się jeszcze trudniejsza: niedożywiony ma słabszą odporność, więc częściej zapada na infekcje, rany trudno się goją, pogarsza się współpraca z nim. Uniknięcie niedożywienia jest możliwe, a opiekun może odnieść z tego szereg korzyści. Na przykład więcej czasu.

Z informacji o sytuacji osób starszych za rok 2017 opublikowanej przez Ministerstwo Rodziny, Pracy i Polityki Społecznej wynika, że prawie dwie trzecie osób powyżej 60 roku życia wskazało na długotrwałe problemy zdrowotne lub choroby przewlekłe, które trwają (lub przewiduje się że będą trwały) co najmniej 6 miesięcy. Część z nich nie jest zdolna do samodzielnego funkcjonowania. W grupie osób obciążonych ciężką przewlekłą chorobą znajdują się też osoby młode z niektórymi schorzeniami neurologicznymi czy nowotworowymi, po urazach i wypadkach. Dla całej tej grupy pacjentów niedożywienie to groźna sytuacja. Warto przy tym pamiętać, że pacjent niedożywiony może mieć… nadwagę.
Zachowanie odpowiedniego stanu odżywienia pacjenta jest podstawą w walce z chorobą. Jednak nawet wśród personelu medycznego wiedza na ten temat wciąż jest niewystarczająca - prawie połowa pielęgniarek ankietowanych w ramach Akademii Opieki Długoterminowej (41 proc.) nigdy nie zdecydowała się na podjęcie jakiejkolwiek interwencji żywieniowej u swoich podopiecznych. Wynika to przede wszystkim z braku przekonania, że żywienie ma wpływ na stan pacjenta (63 proc.). Jednocześnie pacjenci niedożywieni to większość podopiecznych pielęgniarek zajmujących się przewlekle chorymi osobami.
Sama wiedza i świadomość wagi problemu jednak nie wystarczy. Bywa, że brak apetytu u chorego oraz fakt, że nie chce on podjąć współpracy podczas karmienia, jest najtrudniejszym aspektem związanym z opieką.
Fatalne skutki niedożywienia
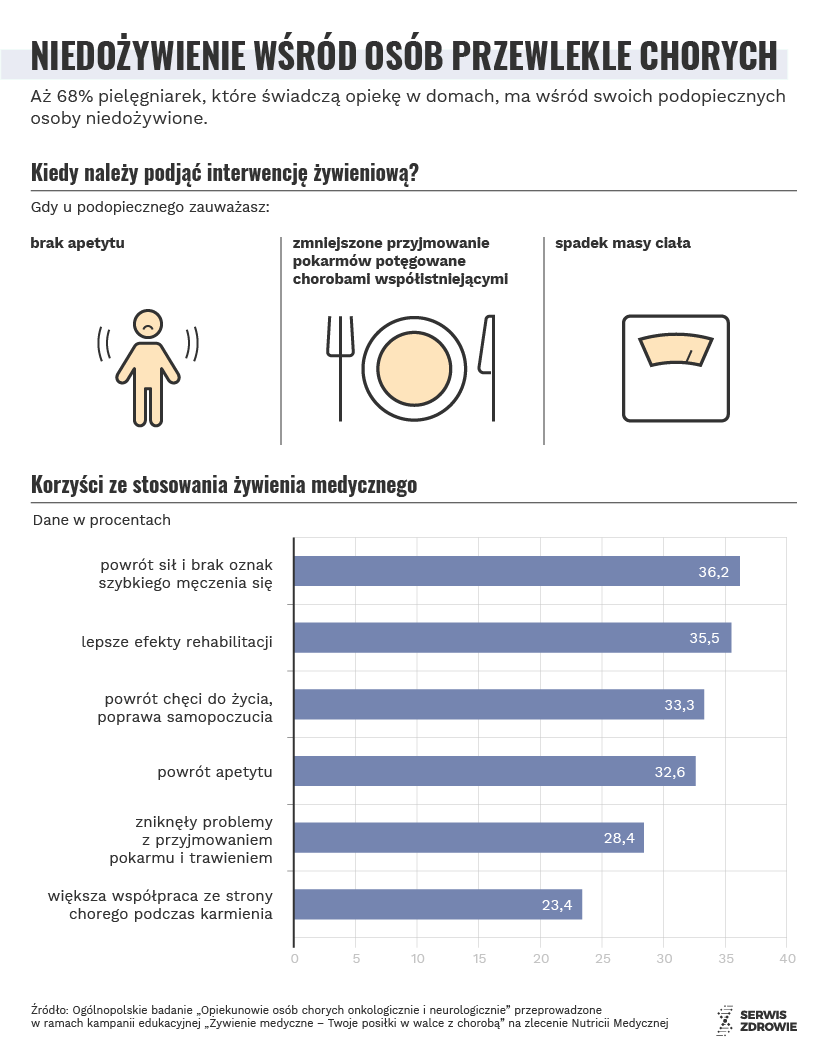
Jak wynika z ankiety przeprowadzonej w ramach Akademii Opieki Długoterminowej aż 68 proc. pielęgniarek, które świadczą opiekę w domach, ma wśród swoich podopiecznych osoby niedożywione.
To nienajlepsza perspektywa. Dr n. med. Aleksandra Karbowniczek, neurolog, wylicza jego skutki:
- Zmniejszenie odporności organizmu, co sprzyja zakażeniom;
- Wydłużenie czasu rekonwalescencji;
- Problemy z gojeniem się ran, także tych pooperacyjnych;
- Wyższe ryzyko odleżyn;
- Pogorszenie rokowania.
- Utrudniona jest też rehabilitacja, co ma kluczowe znaczenie u pacjentów neurologicznych, ponieważ zmniejsza się masa mięśniowa i pogarsza sprawność ruchowa. I wreszcie, niewłaściwy stan odżywienia nie tylko pogarsza ogólne rokowanie, ale może również uniemożliwić skuteczne leczenie chorego. Może bowiem wykluczyć możliwość wykonania zabiegu operacyjnego, będącego formą terapii w wielu schorzeniach neurologicznych, m.in. w chorobie Parkinsona – dodaje lekarka.
Zdarzają się też gorsze konsekwencje - z analiz i obserwacji wynika, że tylko połowa pacjentów niedożywionych przeżywa pobyt na oddziale intensywnej terapii. Umierają oni też na innych oddziałach lub tuż po wypisie – z powodu zaniku masy mięśniowej i braku możliwości rehabilitacji.
Niedożywienie: jakie sygnały powinny nas zaalarmować
Oczywistym niepokojącym objawem jest chudnięcie. Ale nie tylko. Opiekun czy pielęgniarka powinni zwrócić uwagę na takie sygnały jak:
- brak apetytu,
- trudności w gryzieniu, żuciu i połykaniu,
- zmniejszenie ilości przyjmowanych pokarmów
- kłopoty z trawieniem i wchłanianiem składników pokarmowych, objawiające się uczuciem pełności, wzdęciami, nudnościami, wymiotami czy biegunką.
Niedożywienie: co robić
Decyzję o zastosowaniu interwencji żywieniowej powinno się podjąć nie wtedy, gdy niedożywienie już jest zaawansowane, ale wcześniej, kiedy dopiero pojawia się jego ryzyko.
Objawy wskazujące na konieczność interwencji żywieniowej:
- brak apetytu,
- zmniejszone przyjmowanie pokarmów, które mogą być potęgowane chorobami współistniejącymi,
- spadek masy ciała.
W wielu przypadkach sam opiekun może sporo zrobić. W niektórych przypadkach warto na przykład rozpatrzeć interwencję żywieniową, która polega na włączeniu do dobowej diety doustnych preparatów odżywczych. Przeznaczona jest dla osób, które np. z powodu trudności w żuciu i połykaniu, nie są w stanie pokryć dobowego zapotrzebowania na składniki odżywcze dietą składają się wyłącznie z tradycyjnych posiłków. Stosuje się je jednak wyłącznie pod nadzorem lekarza.
Warto wesprzeć się też specjalistyczną wiedzą u pielęgniarek. Zarówno pielęgniarki środowiskowe (POZ) jak i długoterminowe mogą udzielać porad na temat właściwej diety i żywienia doustnego, a biorąc pod uwagę częsty kontakt z pacjentem chorym przewlekle, odwiedzając go w domu, mogą na bieżąco monitorować jego stan i „wyłapać” pierwsze niepokojące objawy mogące przyczynić się do pogorszenia jego stanu.
Pielęgniarka długoterminowa ma do tego możliwość bardziej zaawansowanej interwencji - na wyposażeniu swojego nesesera pielęgniarskiego powinna mieć m.in. zestaw do zakładania zgłębnika, służącego do żywienia dojelitowego – jeśli zachodzi taka konieczność.
– Pielęgniarki środowiskowe i opieki długoterminowej to osoby, które widują się z pacjentem najczęściej, na bieżąco mogą obserwować jego stan i prawidłowo, niezwłocznie reagować. Dlatego tak ważne jest, aby były odpowiednio wyedukowane – podkreśla dr n. med. Marcin Folwarski prowadzący zajęcia dotyczące żywienia do- i pozajelitowego w warunkach domowych w ramach Akademii Opieki Długoterminowej.
Pilną potrzebą jest też edukacja rodziny i przygotowanie jej do opieki nad chorym.
Korzyści z dobrego odżywienia chorego organizmu
Zdaniem specjalistów wsparcie żywieniowe powinno być integralną częścią terapii każdego chorego przewlekle. Zanim zaplanujemy kolejne kroki chory powinien mieć dokonaną ocenę stanu odżywienia i zapotrzebowania na niezbędne substancje odżywcze. W zależności od wyników tej oceny dobiera się odpowiednią metodę żywienia: drogą doustną ze wsparciem preparatów odżywczych, dojelitową, a w razie konieczności pozajelitową.
Korzyści ze stosowania żywienia medycznego widzą również opiekunowie. Większość z nich (63 proc.) zauważyło poprawę kondycji chorego, szczególnie w zakresie:
- powrotu sił i brak oznak szybkiego męczenia się (36,2 proc.)
- lepszych efektów rehabilitacji (35,5 proc.)
- witalności, powrotu chęci do życia, poprawy samopoczucia (33,3 proc.)
- powrót apetytu (32,6 proc.)
- zniknięcie problemów z przyjmowaniem pokarmu i trawieniem (28,4 proc.)większa współpraca ze strony chorego podczas karmienia (23,4 proc.).
Co ciekawe, niemal trzy czwarte ankietowanych zauważyło, że wsparcie żywieniowe pozytywnie wpłynęło na ich sytuację jako opiekuna – 57 proc. badanych deklarowało, że zastosowanie żywienia medycznego dało im poczucie, że ich opieka i praca nad chorym ma sens. Co trzeci z nich zwrócił uwagę, że zyskał więcej czasu dla siebie, a 39 proc. wskazało na nadzieję i optymizm na poprawę stanu zdrowia podopiecznego.
Akademia Opieki Długoterminowej
To program szkoleniowy obejmujący 14 godzin wykładów i warsztatów, podnoszących wiedzę i umiejętności uczestników w zakresie opieki nad pacjentem przewlekle chorym (w tym rehabilitacji oraz leczenia ran i odleżyn). Połowę zajęć stanowi część dotyczącą wsparcia żywieniowego. W ramach całego cyklu szkoleń przeszkolonych zostanie 1600 pielęgniarek. Zawieszone ze względu na COVID-19 szkolenia zostaną wznowione w sierpniu.
Oprac. Monika Wysocka, zdrowie.pap.pl
Na podstawie wyników ankiety przeprowadzonej przez Akademię Opieki Długoterminowej na zlecenie firmy Nutricia w marcu 2020r.








