Choroba otyłościowa – nadal przezroczysta i stygmatyzowana
Autorka: Klaudia Torchała
Z chorobą otyłościową mierzy się nawet 9 mln Polaków. To wciąż choroba przezroczysta, stygmatyzowana, a bywa śmiertelnie groźna. Nie wynika z lenistwa. Nie jest winą osoby, która się z nią zmaga. Nie wystarczy powiedzieć: „jedz mniej i ruszaj się”. Potrzebne jest kompleksowe leczenie, bo to choroba przewlekła, która prowadzi do ponad 200 powikłań.

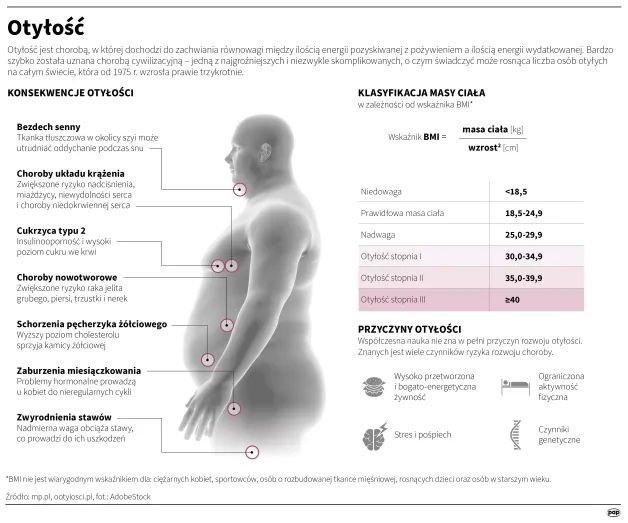
Z danych NFZ wynika, że nadwagę w Polsce ma już trzech na pięciu dorosłych Polaków, a co czwarty jest otyły.
„Postrzegając daną osobę chorującą na otyłość, patrzymy na nią przez pryzmat jej wyglądu. W ogóle nie wnikamy w mechanizmy które prowadzą do tej choroby. Na które często osoby chorujące na otyłość nie mają wpływu, jak np. zaburzenia hormonalne” – podkreśla prof. dr hab. n. med. Mariusz Wyleżoł, chirurg, bariatra.
Czym jest choroba otyłościowa?
Prof. dr hab. n. med. Paweł Bogdański z Katedry Leczenia Otyłości, Zaburzeń Metabolicznych oraz Dietetyki Klinicznej Uniwersytetu Medycznego w Poznaniu wyjaśnia, że to przewlekła choroba, która nie ustępuje samoistnie i może nawracać. Nie wynika z lenistwa. Nie jest kwestią wyboru i winą pacjenta. W pewnym momencie dochodzi do zaburzenia homeostazy energetycznej - więcej energii jest dostarczanej niż spalanej. Nagle pewne czynniki powodują, że nie działa prawidłowo ośrodek sytości, głodu i nagrody. A to, że człowiek zaczyna sporo jeść, że dochodzi do gromadzenia tkanki tłuszczowej to tylko objawy choroby.
– Otyłość jest groźną, przewlekłą, dewastującą życie i zdrowie chorobą. Daje powikłania i pociąga za sobą inne choroby (…) Wymaga wsparcia, pomocy i leczenia, nie tylko farmakologicznego – podkreślił prof. Bogdański w czasie konferencji prasowej poświęconej prezentacji najnowszego badania pt.: „Otyłość dzisiaj w oczach Polaków”.
Dodał, że każdy może zachorować na otyłość niezależnie od tego, w jakim jest wieku.
Otyłość trzeba leczyć!
Eksperci tłumaczą, że mechanizm powstawania i rozwoju choroby (patogeneza) jest złożony. Choroba uwarunkowana może być genetycznie (występowanie genu FTO ); hormonalnie np. nieleczona niedoczynność tarczycy, niedoczynność przysadki, niedobór hormonu wzrostu. Może mieć też podłoże psychologiczne (depresja, zaburzenia snu, niska samoocena) lub środowiskowe, czyli niewłaściwe nawyki żywieniowe, niewystarczająca aktywność fizyczna, przejadanie się, przewlekły stres.
– Są osoby po pewnych wydarzeniach, kiedy uruchamiają się predyspozycje do otyłości. Dochodzi wtedy do burzy neurohormonalnej – zauważa prof. Bogdański. Dodaje, że upraszczając i posługując się cytatem pewnej pacjentki chodzi o to, by organizmowi „przywrócić ustawienia fabryczne”. A to jest nie lada wyzwanie, bo choroba niejednokrotnie jest zbyt późno diagnozowana i leczona. Brakuje kompleksowej terapii, w której potrzebna jest współpraca wielu specjalistów, bo choroba dewastuje wiele układów w ciele. Prowadzi m.in. do chorób sercowo-naczyniowych, zwyrodnienia układu kostno-stawowego, udarów, depresji, cukrzycy typu 2, zaburzeń gospodarki lipidowej organizmu, bezdechu sennego czy stłuszczenia wątroby.
„Otyłość należy diagnozować i leczyć, bowiem dobra wola pacjenta i zalecenia typu „jedz mniej i więcej się ruszaj” nie wystarczą, by zahamować postęp choroby. Osoby z otyłością to jedyna grupa chorych, od której wciąż oczekuje się samowyleczenia, a pacjentowi jest potrzebna kompleksowa opieka medyczna i leczenie” – podsumowuje prof. dr hab. n. med. Lucyna Ostrowska, prezes Polskiego Towarzystwa Leczenia Otyłości.
Tymczasem w Polsce leczonych jest przyczynowo tylko 1 proc. pacjentów z tą chorobą. Inni dopiero wtedy, gdy dochodzi do ciężkich powikłań. Jak przypomina Fundacja na Rzecz Leczenia Otyłości (FLO) terapia opiera się na dwóch filarach: klinicznym i terapeutycznym.
„Cel kliniczny oznacza procentową redukcję masy ciała w stosunku do wagi początkowej pacjenta. Natomiast celem terapeutycznym jest osiągnięcie oczekiwanej poprawy stanu zdrowia, w tym zapobieganie lub zmniejszenie ryzyka wystąpienia powikłań związanych z chorobą otyłościową. Wśród metod leczenia choroby otyłościowej wyróżnia się postępowanie niefarmakologiczne, polegające na modyfikacji stylu życia pacjenta, leczenie farmakologiczne oraz leczenie chirurgiczne. W Polsce zarejestrowanych jest pięć preparatów do leczenia choroby otyłościowej, które różnią się od siebie mechanizmem działania oraz sposobem podania” - wyjaśnia fundacja w komunikacie prasowym.
„Leki, które pojawiły się na rynku nie są niestety finansowane ze środków NFZ, pozostaje zatem ich zakup ze środków własnych” - zauważa Katarzyna Głowińska, prezes FLO.
Nie każdego pacjenta jednak na nie stać, chociażby dlatego, że choroba nakłada pewne ograniczenia fizyczne i psychiczne i może prowadzić do pewnych zawirowań związanych z pracą.
„Chorzy na otyłość, podobnie jak pacjenci z innymi ciężkimi chorobami, powinni mieć dostęp do finansowanych przez NFZ innowacyjnych technologii medycznych. To może im uratować zdrowie i życie, a system opieki zdrowotnej uchronić przed ogromnymi kosztami leczenia powikłań choroby otyłościowej” - podkreśla Głowińska.
NFZ szacuje, że w 2023 r. refundacja leczenia konsekwencji choroby to ponad 3,8 mld zł.
Dla osób z zaawansowanym stopniem choroby wprowadzono pilotażowy program leczenia otyłości „KOS BAR”. W ślad za nim opracowano programy KOS-BMI 30+ i KOS-BMI Dzieci, ale fundacja zwraca uwagę, że nie wiadomo, czy i kiedy zostaną wdrożone.
24 października ustanowiono Światowym Dniem Walki z Otyłością.