Uwaga, hipoglikemia!
Autorka: Klaudia Torchała
Hipoglikemia, czyli potocznie spadek cukru we krwi poniżej ustalonej normy to stan zagrażający zdrowiu, a nawet życiu. Nie dotyczy tylko osób z cukrzycą, ale także osób zdrowych. Czym jest hipoglikemia, czy zawsze to świadomy stan? Jak ją rozpoznać i jak reagować?
Przedrostek „hipo” (od greckiego hypó) oznacza „poniżej”, a glikemia (gr. glykýs – słodki) to stężenie we krwi glukozy (cukru), czyli podstawowego źródła energii dla komórek. Po połączeniu tych dwóch słów powstaje hipoglikemia, czyli stan spadku glikemii.
Kiedy mamy z nią do czynienia? Zazwyczaj zdrowy organizm, dzięki wydzielaniu insuliny i glukagonu, sam sobie radzi z regulowaniem poziomu cukru we krwi. Gdy jednak dochodzi do cukrzycy, np. w skutek obciążającej diety (cukrzyca typu 2) lub zupełnego wyniszczenia w procesie autoimmunologicznym komórek produkujących te białkowe hormony (cukrzyca typu 1), zagrożenie hipoglikemią staje się codziennością. Choć hipoglikemia występuje też u zupełnie zdrowych osób (hipoglikemia reaktywna idiopatyczna), gdy najczęściej po 2-5 godzinach po posiłku glukoza spada poniżej 70 mg/dl. To może być wstęp do cukrzycy typu 2. Nie wiadomo dokładnie, dlaczego tak się dzieje. Wśród przyczyn wymienia się np. zbyt długie odstępy między posiłkami lub zbyt małą ich liczbę w ciągu dnia (2-3), nadwagę, siedzący lub nieregularny tryb życia, zbyt mało snu, dietę opartą głównie produktach przetworzonych oraz na węglowodanach, wybijających gwałtownie glikemię, a potem szybki jej spadek (potocznie zwana zasadą piłeczki kauczukowej).
Hipoglikemia w liczbach
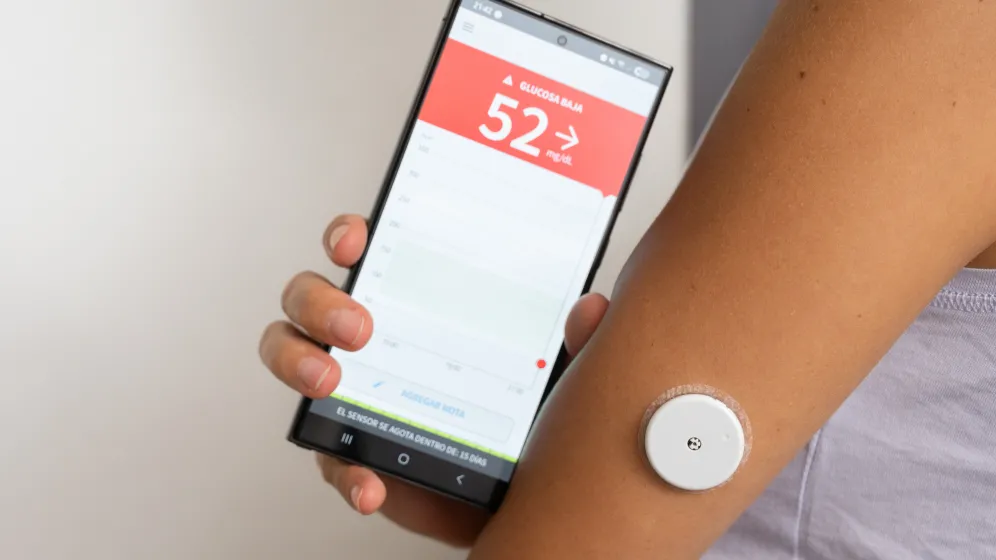
Hipoglikemię rozpoznaje się przy obniżeniu stężenia glukozy (cukru) we krwi poniżej 70 mg/dl. Na czczo powinno ono wnosić 70–99 mg/dl.
„Wartość 70 mg/dl (3,9 mmol/l) należy uznać za stężenie alertowe wymagające spożycia węglowodanów prostych bądź dostosowania dawki leków obniżających glikemię, niezależnie od wystąpienia objawów lub ich braku, w celu przeciwdziałania dalszemu jej spadkowi” – zaznaczają w zaleceniach eksperci Polskiego Towarzystwa Diabetologicznego.
Kolejny próg hipoglikemii (klinicznie istotna) to spadek poniżej 54 mg/dl. Trzeci poziom (ciężka hipoglikemia) to sytuacja, gdy następuje istotne upośledzenie zdolności poznawczych. Potrzebna jest wtedy pomoc osób trzecich w podaniu węglowodanów, glukagonu, a niejednokrotnie również interwencja medyczna.
„Wartości glikemii podczas epizodu mogą być niedostępne (brak ustalonego progu stężenia glikemii – red.), jednak ustąpienie objawów po podaniu glukozy i/lub glukagonu jest uznawane za wystarczający dowód, że epizod był spowodowany niskim stężeniem glukozy we krwi” – podkreślają eksperci PTD.
Osoby narażone na hipoglikemię powinny nosić przy sobie węglowodany, najlepiej te proste (glukozę, dekstrozę), które najszybciej podnoszą glukozę we krwi oraz glukagon, a otoczenie (rodzina, nauczyciele, znajomi) powinni wiedzieć, jak postępować. Tym bardziej, że osoba z cukrzycą, u której glikemia niebezpiecznie spada, odczuwa splątanie i może nie umieć odpowiednio zareagować i sobie pomóc.
Objawy hipoglikemii
Ciało zazwyczaj daje znać, że glikemia spada poniżej bezpiecznego progu, choć objawy hipoglikemii występować mogą również przy wyższych wartościach glikemii, nawet powyżej 100 mg/dl, gdy dochodzi do gwałtownego jej spadku. Wtedy w aplikacjach śledzących glikemię pojawiają się np. trzy strzałki w dół i alarm, że trzeba działać.
Podręcznikowymi objawami hipoglikemii, które występują jednak indywidualnie i odczuwane są w różnym stopniu, w zależności od stężenia cukru we krwi, są: niepokój, agresja, nudności, kołatanie serca, potliwość, drżenie, drżenie rąk, mrowienie wokół ust, głód, zaburzenia mowy, koncentracji, widzenia, splątanie, nieracjonalne zachowanie, senność, utrata przytomności, śpiączka.
U niektórych osób występuje także nieświadomość hipoglikemii. PTD definiuje ją jako „nieodczuwanie patologicznie niskich (≤ 70 mg/dl, tj. ≤ 3,9 mmol/l) wartości glikemii, (co) jest istotnym powikłaniem częstego występowania epizodów hipoglikemii”.
„Inna definicja mówi o tym, że jest to pojawienie się objawów neuroglikopenii przed objawami autonomicznymi. Jak to rozumieć? Chodzi o to, że zanim poczujemy takie objawy niedocukrzenia, jak głód, wzmożoną potliwość czy drżenie rąk, będziemy od razu odczuwać objawy związane z pracą mózgu, jak osłabienie zaburzenia mowy czy też zaburzenia świadomości. Ta definicja mówi dość jasno, że nieświadomość hipoglikemii jest stanem niebezpiecznym” – tłumaczy Maciej na kanale o cukrzycy pt. „Nie słodzę”.
Dodaje, że nieświadoma hipoglikemia - według niektórych badań – dotyczy co piątej osoby z cukrzycą typu 1.
„Jednak przypuszcza się, że takich pacjentów jest znacznie więcej, ale są oni po prostu nieświadomi tego problemu, bo przykładowo... przesypiają spadki poziomu cukru”- zauważa.
Hipoglikemia - reaguj
Jeśli osoba z hipoglikemią nie straciła przytomności, powinna spożyć 15 g glukozy lub innych węglowodanów prostych. Po 15 minutach powinno się zmierzyć glukozę. Jeśli cukier nie wzrósł lub dalej spada, trzeba ponownie się dosłodzić (podać kolejne 15 g węglowodanów prostych).
„W przypadku możliwości wystąpienia ponownego incydentu hipoglikemii, np. po błędnym podaniu nadmiernej dawki insuliny, spożyciu alkoholu, długotrwałym wysiłku fizycznym, zaleca się, poza wyżej opisaną interwencją, spożycie węglowodanów złożonych oraz monitorowanie glikemii” – zalecają eksperci PTD.
Jeśli jednak w wyniku hipoglikemii dojdzie do utraty przytomności lub osoba nie może przełykać, trzeba podać glukagon w postaci zastrzyku (domięśniowo lub podskórnie, w udo lub ramię) lub donosowo (aerozol). W przypadku utraty przytomności należy jak najszybciej wezwać pogotowie.
Glukagon to hormon, który ma przeciwne do insuliny działanie, czyli podnosi stężenie cukru we krwi. To lek wypisywany przez lekarza (charakterystyczne pomarańczowe pudełko z zastrzykiem), który osoba z cukrzycą powinna nosić przy sobie. Podanie glukagonu może spowodować u pacjenta odzyskanie przytomności. Jeśli tak się stanie, by uniknąć kolejnego incydentu, należy przyjąć doustnie 10-20 g węglowodanów i kontrolować glikemię.
„Przy niedocukrzeniu należy unikać spożywania produktów zawierających tłuszcze, czyli czekolady, wafelków, batonów, chleba z masłem i tłustym serem. Nie zaleca się spożywania cukierków – na ogół nie wiadomo, ile zawierają cukru, ponadto wolno się rozpuszczają i mogą spowodować zadławienie w razie utraty przytomności”- czytamy w artykule „Medycyny Praktycznej” poświęconemu niedocukrzeniu.