Złośliwe nadciśnienie tętnicze wciąż istnieje
Autorka: Monika Grzegorowska
Złośliwe nadciśnienie tętnicze to najcięższa postać nadciśnienia, stan ostry stanowiący bezpośrednie zagrożenie życia. Rokowanie pacjenta jest porównywalne z niekorzystnym przebiegiem chorób onkologicznych – stąd nazwa.
Ta postać nadciśnienia występuje rzadko – średnio dwa przypadki zachorowań na 100 tys. osób rocznie, co w skali kraju daje ok. 700–800 osób każdego roku. To jednak stan obciążony bardzo wysokim ryzykiem śmierci. Powikłania złośliwego nadciśnienia tętniczego dotyczą w zasadzie każdego narządu i układu, ale głównie serca i układu sercowo-naczyniowego, ośrodkowego układu nerwowego i gałki ocznej. Na jego skutek może dojść do udaru niedokrwiennego lub krwotocznego czy mikroangiopatii zakrzepowej nerek.
W 2023 r. eksperci z Narodowego Instytutu Kardiologii rozpoczęli pracę nad artykułem poglądowym dotyczącym złośliwego nadciśnienia tętniczego, który w tym roku został opublikowany w „Journal of the American College of Cardiology” (JACC).
– Pracując nad tą publikacją, zauważyliśmy, że wiele aspektów złośliwego nadciśnienia tętniczego pozostaje nieznanych, wymagających doprecyzowania, zbadania. Choć populacja pacjentów nie jest zbyt liczna wobec całej populacji osób z nadciśnieniem tętniczym, choroba ta charakteryzuje się bardzo złym rokowaniem i wciąż niewiele o niej wiemy. Przez wiele lat trochę była zapomniana, nie ma dedykowanych jej zaleceń czy schematów leczenia, dlatego postanowiliśmy się tym zająć – opowiada prof. Mateusz Śpiewak z Narodowego Instytutu Kardiologii.
Specjaliści wysłali projekt badania „Strategia kontroli ciśnienia tętniczego u pacjentów ze złośliwym nadciśnieniem tętniczym” na konkurs Agencji Badań Medycznych na niekomercyjne badania kliniczne i eksperymenty badawcze. Projekt został nagrodzony dofinansowanie ABM. Teraz będzie realizowany w partnerstwie z Fundacją My Pacjenci oraz Polskim Towarzystwem Nadciśnienia Tętniczego (PTNT) w ośrodku w Narodowego Instytutu Kardiologii. Podwykonawcami w tym projekcie będzie w sumie 12 ośrodków: jeden w dziedzinie okulistyki, jeden w dziedzinie psychiatrii i neurologii oraz 10 z całego kraju w dziedzinie złośliwego nadciśnienia tętniczego.
– Głównym celem badania jest ocena, czy intensywne leczenie nadciśnienia tętniczego (z docelową wartością skurczowego ciśnienia tętniczego pomiędzy 120–129 mmHg) będzie korzystne w odniesieniu do zmniejszenia częstości występowania złożonego punktu końcowego w porównaniu do standardowego leczenia (z docelową wartością skurczowego ciśnienia tętniczego pomiędzy 130–139 mmHg). Dlaczego postawiliśmy taki pierwszorzędowy punkt końcowy? Bo po analizie piśmiennictwa okazało się, że tak naprawdę nie wiemy, do jakich wartości docelowych nadciśnienia tętniczego powinniśmy dążyć w tej grupie pacjentów. Postanowiliśmy to sprawdzić – tłumaczy główny badacz projektu prof. Mateusz Śpiewak.
Badaniem zostanie objęta grupa ponad 200 pacjentów ze złośliwym nadciśnieniem tętniczym po ustąpieniu ostrej fazy choroby bezpośrednio zagrażającej życiu.
Poza częścią kliniczną projekt zawiera precyzyjnie zaplanowaną strategię edukacyjno-informacyjną, której realizację powierzono partnerom projektu – Fundacji My Pacjenci oraz PTNT. Nad całością czuwać będzie światowe grono ekspertów z zakresu hipertensjologii i problematyki nadciśnienia tętniczego.
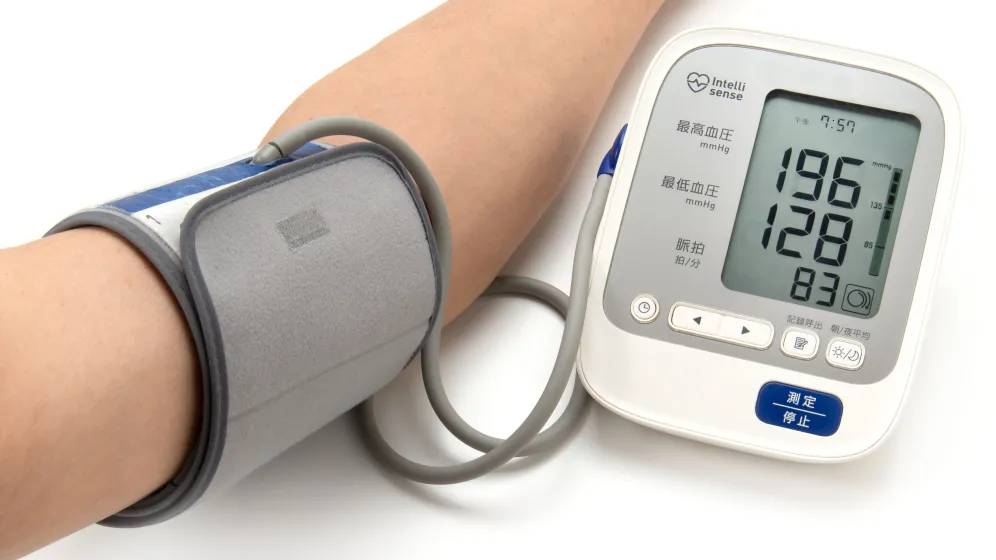
Zgodnie z wytycznymi istnieją trzy kategorie klasyfikacji ciśnienia tętniczego krwi: niepodwyższone (< 120/70 mmHg), podwyższone (120-139/70-89 mmHg ) i nadciśnienie (140/90 mmHg). Z trzeciego stopnia tej choroby, nieleczonej, wywodzą się pacjenci ze złośliwym nadciśnieniem tętniczym – relatywnie rzadką, ale bardzo ciężką w przebiegu postacią nadciśnienia tętniczego.
– Badania, które po raz pierwszy na świecie opisywały pojawienie się złośliwego nadciśnienia tętniczego, pochodzą z lat 40. XX wieku, a to był czas, kiedy w zasadzie nie było żadnych skutecznych leków w terapii nadciśnienia tętniczego. Jeżeli ktoś niefortunnie rozwinął złośliwe nadciśnienie tętnicze, był to wyrok śmierci, podobnie jak rozpoznanie wówczas choroby nowotworowej. Stąd zresztą pochodzi ta historyczna nazwa złośliwego nadciśnienia tętniczego – wyjaśnia prof. Andrzej Januszewicz, kierownik Kliniki Nadciśnienia Tętniczego w Narodowym Instytucie Kardiologii.
Czym różni się złośliwe nadciśnienie od „zwykłego”?
W diagnozie złośliwego nadciśnienia rolę odgrywają dwie cechy choroby.
Bardzo ciężkie nadciśnienie stopnia trzeciego, czyli powyżej 160x120 mm/Hg i zmiany w drobnych naczyniach siatkówki, które można bezpośrednio zobaczyć w prostym badaniu okulistycznym.
– To jednak nieprecyzyjna definicja. Dlatego w naszej pracy opublikowanej w JACC zaproponowaliśmy, żeby odejść od schematycznego określania złośliwego nadciśnienia tętniczego, spojrzeć na prawdziwą naturę choroby i rozpatrywać je jako ciężkie, wielonarządowe powikłanie, które powoduje: uszkodzenie naczyń siatkówki, krwotoczne zmiany w mózgu, zaawansowane zmiany w sercu o charakterze przerostu, m.in. upośledzenia funkcji skurczowej, rozkurczowej, jak również bardzo ciężkie, czasem nieodwracalne, wymagające nerkozastępczego leczenia uszkodzenia nerek – mówi prof. Januszewicz.
Jeszcze do niedawna uważano, że nadciśnienie złośliwe to właściwie wyrok. Dziś dostępnych jest już tak wiele leków, że w zasadzie jego leczenie nie stanowi problemu.
Kłopot w tym, że częstość występowania nadciśnienia złośliwego jest relatywnie rzadka: dwa przypadki na 100 tys. osób w skali roku, a to utrudnia jego diagnozowanie.
Wygląda jednak na to, że liczba ta rośnie, zwłaszcza w krajach, które przyjmują dużą liczbę imigrantów, którzy ze względu na swoją sytuację pozbawieni są tak dobrej opieki medycznej jak reszta społeczeństwa, np. w Anglii czy we Francji.
Nowe podejście do ciężkiego nadciśnienia
Nowe kryteria rozpoznawania choroby pociągają za sobą konieczność prowadzenia zupełnie nowych metod rozpoznawania choroby.
– Jeżeli mamy chorego ze świeżo wykrytym złośliwym nadciśnieniem tętniczym, nie wykonujemy u niego podstawowych badań, nie musimy trzymać się wytycznych, lecz wykonać jak najszybciej pogłębioną diagnostykę: rezonans magnetyczny mózgu, echo serca plus rezonans serca, bardzo czułe badania oceniające wydolność nerek, naczyń itd. – opowiada prof. Edyta Zbroch z Kliniki Chorób Wewnętrznych i Hipertensjologii w Białymstoku.
Bardzo często taki pacjent wymaga hospitalizacji w oddziale intensywnej terapii, gdzie leki są podawane dożylnie i stale prowadzone jest monitorowanie czynności życiowych tych układów i narządów, które ulegają uszkodzeniu przez wysokie wartości ciśnienia tętniczego, a więc w szczególności mózgu, serca i nerek. Intensywność leczenia hipotensyjnego zależy od stanu pacjenta i od powikłań.
Ważne jest także, by ciśnienie obniżać w sposób bardzo delikatny. Zasada jest taka, że w ciągu pierwszych dwóch, trzech godzin obniżamy je do 25 proc. wartości wyjściowej. Po 24–48 h godzinach można przejść na leczenie doustne, zaczynając od małych dawek, by nie doprowadzić do zaburzeń hemodynamicznych.
– Liczy się czas, ponieważ jeśli uda się szybko rozpoznać złośliwe nadciśnienie tętnicze i szybko wdrożyć odpowiednie leczenie, powikłania narządowe mogą ustąpić, niekiedy nawet zupełnie. Taki pacjent z uwagi na wysokie ryzyko sercowo-naczyniowe musi jednak pozostać długoterminowo pod opieką specjalisty – podkreśla lekarka.
I tu ważna uwaga: nawet bardzo wysokie nadciśnienie może nie dawać objawów.
– Miałam ostatnio trzech pacjentów, którzy mieli ciśnienie w granicach 180/120 mmHg i zupełnie normalnie funkcjonowali, może mieli trochę gorszą tolerancję wysiłku, bo przeciążenie serca jest wtedy większe. To trudne do wyobrażenia, nawet dla nas specjalistów. Kiedyś mieliśmy też wysportowanego 22-letniego studenta, który przyjechał z ciśnieniem, jeśli dobrze pamiętam, jakieś 240/130 mmHg. Miał ciężki obrzęk płuc, stan zagrażający życiu. Mówię to, aby uzmysłowić wszystkim, jakie znaczenie ma mierzenie ciśnienia, nawet jeśli czujemy się względnie dobrze i wydaje nam się, że wszystko jest ok – przestrzega prof. Zbroch.