Polska na 4. miejscu pod względem liczby dawców szpiku, ale potrzebni nowi
Autorka: Justyna Wojteczek
Przeszczepienie szpiku jest jedną z najskuteczniejszych metod leczenia wielu groźnych chorób układu krwiotwórczego. Żeby ją zastosować, potrzebny jest dawca tej tkanki. O tym, dlaczego wciąż potrzebujemy nowych potencjalnych jej dawców przypominamy w 35. rocznicę pierwszego w Polsce udanego przeszczepienia szpiku, którego dokonał zespół kierowany przez Wiesława Jędrzejczaka.

Biorczyni – wówczas sześcioletnia Aleksandra Przybylska – szpik dostała od swojej młodszej o dwa lata Katarzyny. Przeszczepienie to było drugim na świecie zabiegiem, który wykonano u osoby cierpiącej na chorobę Diamonda-Blackfana, wywołanej wrodzonym brakiem krwinek czerwonych.
Przeczytaj opowieść mężczyzny, który z potencjalnego stał się prawdziwym dawcą szpiku
Takich pacjentów można było utrzymać przy życiu jedynie przetaczając co jakiś czas krew. U sześcioletniej wtedy Oli przeprowadzono 60 przetoczeń, co doprowadziło do uszkodzenia wątroby (na skutek nadmiaru żelaza wywołanego transfuzjami) i groziła jej śmierć. Przeszczepienie szpiku było jedyną szansą na przedłużenie jej życia. Wykorzystaną, bo pani Aleksandra żyje do dziś.
Zespół profesora Jędrzejczaka (wówczas doktora), z którym udało mu się doprowadzić do dziewięciu zabiegów przeszczepienia liczył nie tylko lekarzy, ale i specjalistów innych dziedzin medycznych. Byli to:
- lekarz Maksymilian Siekierzyński,
- lekarz Zygmunt Pojda,
- lekarz Cezary Szczylik,
- lekarz Paweł Górnaś,
- lekarz Andrzej Ptasznik,
- biolog Elżbieta Urbanowska,
- lekarka Alicja Rysińska,
- farmaceuta Dariusz Jaskulski,
- laborantka Elżbieta Szewczyk.
Wszystkich łączyło to, że nigdy nie widzieli nawet przeszczepienia szpiku u człowieka „na żywo” – metodę opracowali na podstawie piśmiennictwa światowego, z oczywistych względów dużo skromniejszego, bo była to wówczas wciąż metoda eksperymentalna, oraz własnych badań. Łączyła ich też niesłychana determinacja i rzetelność.
Polski zespół jako drugi na świecie zastosował też metodę przygotowania pacjenta do zabiegu przeszczepienia w postaci podania masywnych dawek chemioterapeutyku, a nie – napromieniania całego ciała, co skutkowało licznymi powikłaniami, np. bezpłodnością (warunkiem przeszczepienia jest całkowite zniszczenie chorego szpiku, można to zrobić za pomocą promieniowania lub chemicznie). Jako pierwszy rok wcześniej zastosował ją lekarz i naukowiec George W. Santos z Johns Hopkins University.
Zespół przeprowadził w ciągu dwóch lat dziewięć przeszczepień szpiku, zawsze w sytuacji, gdy była to ostatnia szansa uratowania pacjentom życia. Do dziś żyje troje, troje zmarło z powodu wczesnych powikłań przeszczepienia, troje – z powodu późniejszych. Ich śmierci nie były jednak następstwem nieprzyjęcia szpiku.
Potencjalni dawcy szpiku – im więcej, tym lepiej
Przeszczepianie szpiku stało się już standardową, choć niełatwą metodą leczenia groźnych chorób układu krwiotwórczego. Warto przy tym wiedzieć, że nowotwory krwi to te groźne schorzenia, których leczenie stoi w Polsce na światowym poziomie.
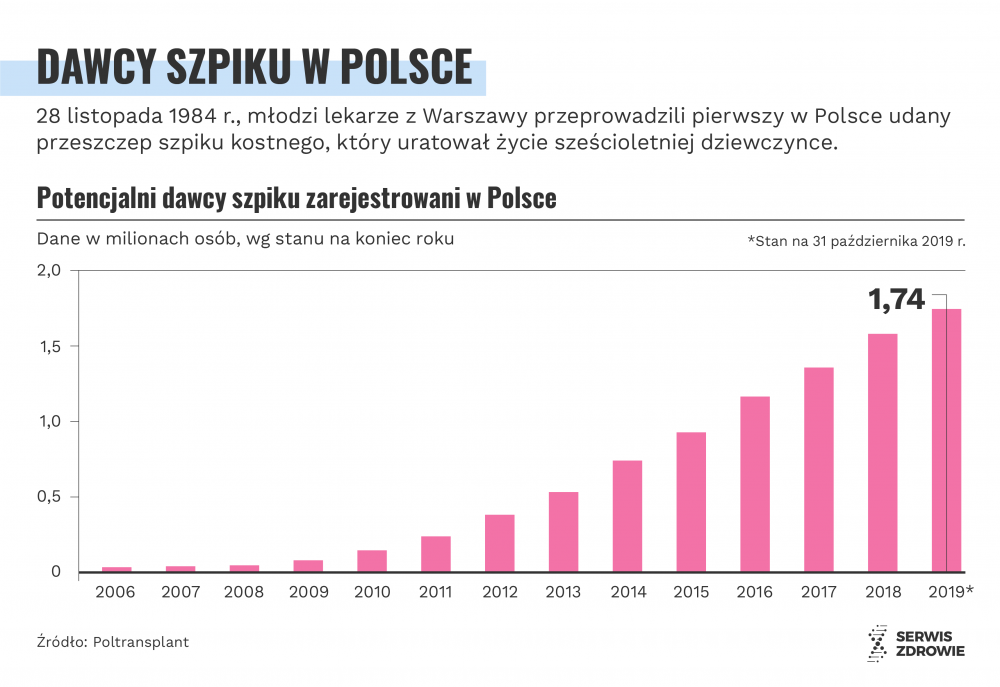
W Polsce przeszczepianie szpiku obecnie stosuje się w ponad 20 ośrodkach. Liczba przeszczepień rośnie – w ubiegłym roku było ich ponad 1800. W Polsce zarejestrowało się też ponad 1,7 mln potencjalnych dawców szpiku, co plasuje nas na czwartym miejscu w świecie.
- Wciąż jednak jest około 20 proc. chorych, dla których nie jesteśmy w stanie znaleźć dawcy. U nich stosujemy metodę przeszczepiania szpiku od dawcy nie w pełni zgodnego tkankowo, jednak lepiej jest, gdy dawca i biorca są zgodni – mówi prof. Jędrzejczak.
To, co lekarze badają w razie poszukiwania dawcy dla biorcy to ich HLA: zestaw cech krwinek białych i innych komórek, które decydują o zgodności tkankowej. Jak wyjaśnia prof. Jędrzejczak, HLA przypomina grupy krwi, ale jest około miliarda razy bardziej złożony.
Najlepszy dawca to taki, który ma te same geny układu HLA – ale to dotyczy sytuacji, gdy dawca i biorca są bliźniętami jednojajowymi. W pozostałych przypadkach dawcy najpierw szuka się wśród krewnych – nie zawsze jednak zgodność HLA jest wystarczająca i paradoksalnie w takiej sytuacji lepszy jest dawca niespokrewniony, o ile uda się go znaleźć. Na dodatek może się zdarzyć, że potencjalny dawca, choć „zgodny tkankowo”, nie może nim zostać ze względu na chorobę wykluczającą dawstwo.
Jak przypomina prof. Jędrzejczak, dla ok. 20 proc. chorych nie udaje się znaleźć odpowiedniego dawcy także w rejestrach potencjalnych dawców szpiku. Im większa zgodność tkankowa, tym mniejsze ryzyko rozwoju bardzo groźnej choroby „przeszczep przeciwko gospodarzowi”. Im więcej zaś potencjalnych dawców szpiku, tym większe prawdopodobieństwo, że uda się znaleźć odpowiedniego dla pacjenta.
Ośrodek dawstwa szpiku znajdziesz na stronie www.polstransplant.org.pl
Justyna Wojteczek, zdrowie.pap.pl