Jakie mamy wymówki, by nie brać leków?
WHO ocenia, że aż połowa pacjentów nie przyjmuje zalecanych leków zgodnie z instrukcją lekarza. W Polsce takich chorych jest jeszcze więcej. Dlaczego pacjenci to sobie robią? Czy można wpłynąć na ich decyzje?

Postępowanie licznych pacjentów, sprowadzające się do nieprzestrzegania zaleceń terapii, na pierwszy rzut oka wygląda niezrozumiale. Któż bowiem chciałby zrobić sobie wbrew, podcinać gałąź, na której się siedzi?
Decyzja racjonalna czy nieprzemyślana?
Pozornie nieracjonalne decyzje pacjentów w kwestii terapii mają jednak swoje obiektywne przyczyny. Niedawno wykonany przez nasz zespół przegląd systematyczny literatury zidentyfikował ponad 700 pojedynczych czynników, które wpływają na zachowanie się pacjentów w takiej sytuacji[1]. Zgodnie ze schematem, zaproponowanym przez Światową Organizację Zdrowia, podzielić je można na pięć głównych grup:
- Przyczyny dotyczące systemu opieki zdrowotnej – utrudniony dostęp do lekarza, zwłaszcza do lekarza specjalisty, może uniemożliwiać pacjentowi zdobycie recept i systematyczne leczenie. Z niedawno przeprowadzonego w Polsce badania wynika, że co 10-ty pacjent, przerywający terapię chorób przewlekłych, robi to z prozaicznego powodu braku recept[2].
- Przyczyny dotyczące terapii – im bardziej leczenie jest „nieprzyjazne dla pacjenta”, tym gorsze jest przestrzeganie zaleceń terapeutycznych. Na przykład z każdą kolejną dawką dobową istotnie spada odsetek pacjentów, którzy wypełniają zalecenia terapii. Podobny efekt wywiera forma leku - pacjenci niechętnie stosują np.: czopki czy zastrzyki. Zdecydowanie zniechęcająco do kontynuacji leczenia działa pojawienie się działań niepożądanych.
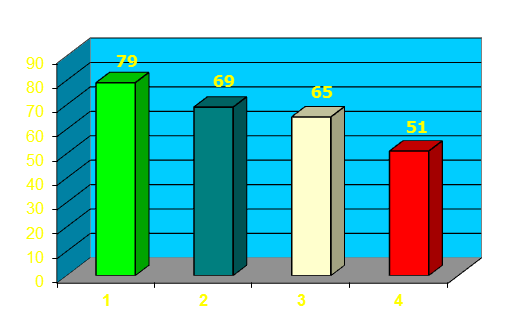 Odsetek pacjentów stosujących się do zaleceń terapii w zależności od liczby dawek na dobę.
Odsetek pacjentów stosujących się do zaleceń terapii w zależności od liczby dawek na dobę. - Przyczyny społeczne i ekonomiczne – brak wsparcia ze strony osób bliskich sprzyja niesystematycznemu leczeniu. Podobny efekt daje rzeczywisty lub domniemany brak akceptacji dla samego leczenia – dlatego tak rzadko widzi się na przykład pacjentów sięgających po leki wziewne lub iniekcje z insuliny, w miejscach publicznych. Dla wielu pacjentów istotną przeszkodą leżącą na drodze do systematycznego leczenia jest często także wysoka cena leków.
Na ratunek rozumowi
Z punktu widzenia lekarzy zjawisko nieprzestrzegania ich zaleceń wiedzie do marnowania znacznej części ich czasu pracy oraz przyczynia się do pojawienia się zespołu wypalenia zawodowego. Pacjenci zaś zagrażają swojemu zdrowiu: w najlepszym wypadku ich choroba się zaostrzy, w najgorszym – konsekwencją nieprzestrzegania terapii może być bezpośrednie zagrożenie życia.
Na szczęście istnieje wiele skutecznych interwencji, którymi można się posłużyć, by poprawić przestrzeganie zaleceń terapeutycznych[3]. W krótkim tekście nie sposób opisać je szczegółowo. Warto jednak zwrócić uwagę, że szczególnie skuteczne są te, które łączą kilka działań jednocześnie. W jednym z koordynowanych przez mnie projektów testowano na przykład z dobrym skutkiem połączenie edukacji z elementami behawioralnymi w terapii hiperlipidemii[4].
Podstawowym warunkiem poprawy przestrzegania zaleceń terapeutycznych jest jednak uświadomienie sobie przez pracowników służby zdrowia, że znaczna część pacjentów może mieć problemy z systematycznością leczenia. Z tym jednak bywa różnie: jak wykazaliśmy w jednym z badań, nieprzestrzeganie zaleceń terapeutycznych jest problem dużo częstszym, niż wydaje się polskim lekarzom[5]. Kłopot w tym, że medykom trudno w to uwierzyć, bo zjawisko to traktują jako wyraz braku zaufania do nich samych. A kto rozsądny nie chciałby ufać tak dobrym lekarzom?
Jak już jednak wspomniałem, pacjent w wielu przypadkach nie jest „sam sobie winny”, a nieprzestrzeganie zaleceń terapeutycznych jest efektem działania wielu niezależnych od niego czynników. Zamiast więc pacjentów obwiniać, trzeba im pomagać. Tylko czy wystarczy na to czasu i chęci lekarzom, których mamy w Polsce tak mało? Raport OECD za rok 2016 wskazał bowiem dobitnie, że Polska jest krajem, w którym na tysiąc obywateli przypada najmniej lekarzy ze wszystkich krajów Unii Europejskiej[6]…
Może zatem czas dojrzał do tego, aby to pacjenci wzięli sprawy w swoje ręce? Aby wiedząc o tym, ile mogą stracić na niesystematycznym leczeniu, bardziej aktywnie domagali się od lekarzy i farmaceutów pomocy w uproszczeniu terapii i jej dostosowaniu do indywidualnych preferencji? Co do jednego nie ma jednak wątpliwości: im częściej i więcej obie strony będą na ten temat rozmawiać, tym lepiej dla skuteczności terapii. A przy okazji – także dla pracowników służby zdrowia i dla całego kraju, który na razie traci niepotrzebnie pieniądze, nieświadomie stosując nieskuteczne leczenie.
Prof. Przemysław Kardas
Autor jest kierownikiem Zakładu Medycyny Rodzinnej Uniwersytetu Medycznego w Łodzi
Źródła:
[1] Kardas P, Lewek P, Matyjaszczyk M. Determinants of patient adherence: a review of systematic reviews. Front. Pharmacol. 2013; 4:91. doi: 10.3389/fphar.2013.00091.
[2] Fundacja na rzecz Wspierania Rozwoju Polskiej Farmacji i Medycyny. Raport „Polskiego pacjenta portret własny”, Warszawa, 2010.
[3] Kardas P, Lewek P. Nieprzestrzeganie zaleceń terapeutycznych. Terapia 2012, XX, nr 5 z. 2 (273): 19-22.
[4] Kardas P. An education-behavioural intervention improves adherence to statins. Cent Eur J Med 2013; 8(5): 580-85.
[5] Kardas P, Lewek P, Strzondała M. Adherence to treatment in asthma and COPD patients in their doctors' assessment. Pneumonol Alergol Pol. 2015;83(6):436-44.
[6] Dane dostępne na stronie https://data.oecd.org/healthres/doctors.htm






