-

Red flags w chorobach rzadkich
Patronat Serwisu ZdrowieChoroby rzadkie często nie dają jednoznacznych objawów i przez lata pozostają nierozpoznane. Niespecyficzne dolegliwości, objawy dotyczące wielu narządów i brak poprawy mimo leczenia – to sygnały, które powinny skłonić lekarza do poszerzenia diagnostyki.
-
Hemofilia – most między leczeniem a życiem
Hemofilia to choroba krwotoczna, która jeszcze nie tak dawno, jak opisują same osoby nią dotknięte, wiązała się z trudnym do opisania bólem, czasem niepełnosprawnością. Jednak coraz nowocześniejsze leczenie staje się dla chorych przepustką do normalnego życia. Podczas spotkania poświęconego książce Beaty Igielskiej i Katarzyny Lisowskiej pt. „Rozmowy o hemofilii” medycyna spotkała się z codziennością.
-
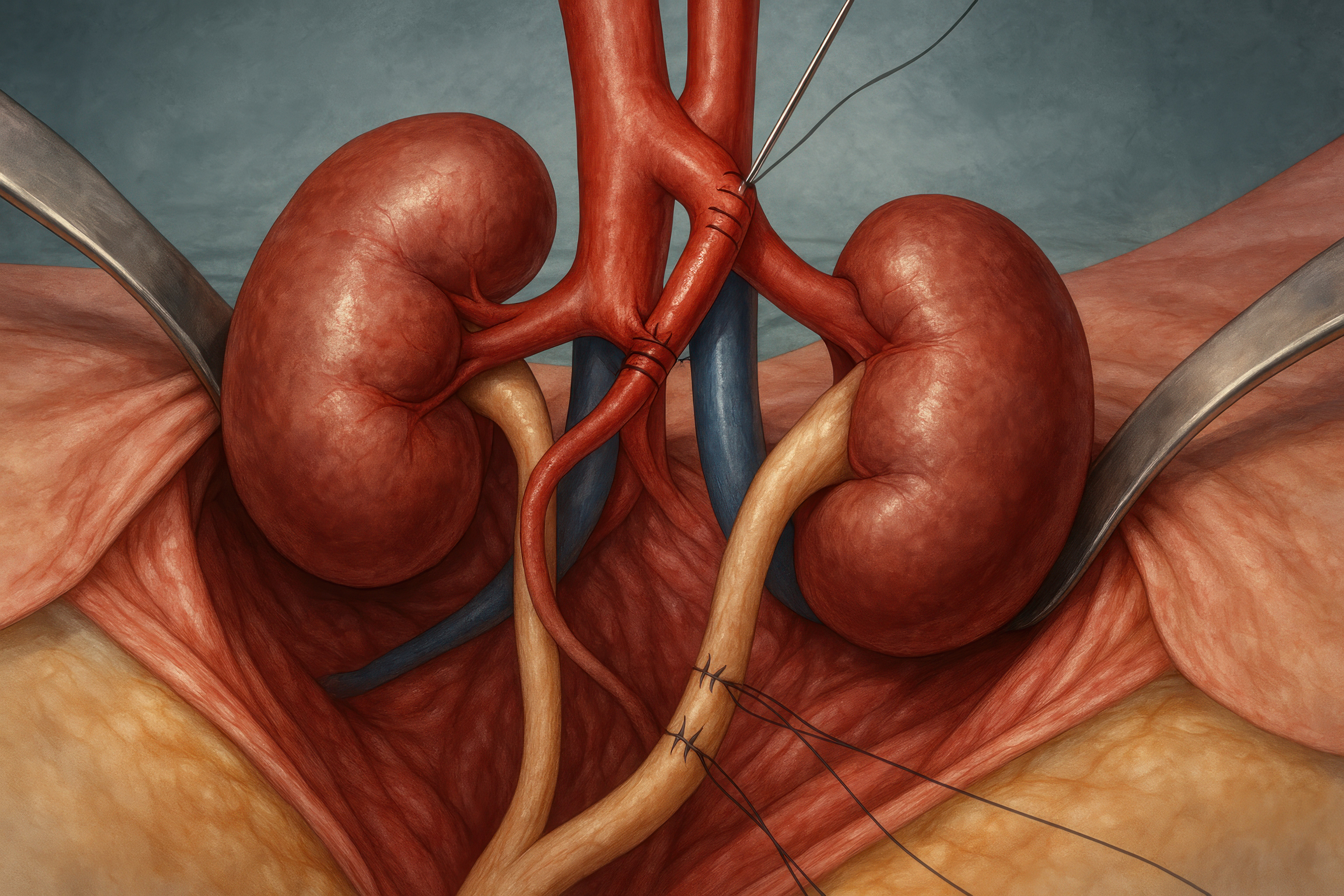
Ciche choroby nerek
Większość z nas rzadko myśli o nerkach. To narząd, który wykonuje swoją pracę po cichu – filtruje krew, reguluje ilość płynów i utrzymuje równowagę elektrolitową. Dopóki działają dobrze, nie dają o sobie znać. Kiedy jednak zaczynają chorować, objawy często są tak dyskretne, że łatwo je przeoczyć. Dlatego nefrolodzy nazywają choroby nerek „cichą epidemią”.
-

„Kompendium zdrowia – choroby rzadkie” – ukazała się bardzo ważna publikacja
Materiał promocyjnyW Kompendium: Magdalena Różczka („Matki pingwinów”), Urszula Demkow, Marek Kos, Łukasz Krasoń, Alicja Chybicka, Margit Kossobudzka, Mariusz Ołtarzewski, Anna Kostera-Pruszczyk, Mateusz Oczkowski, Anna Kowalczuk, Robert Śmigiel, Jolanta Sykut-Cegielska, Maria Libura i wiele innych.
-

Debata „Choroby rzadkie – wyzwania współczesnej medycyny”
Materiał promocyjnyEksperci biorący udział w debacie „Choroby rzadkie – wyzwania współczesnej medycyny”, która odbyła się w Centrum Prasowym PAP, skupili się na kilku konkretnych chorobach (np. hipofosfatemii sprzężonej z chromosomem X), żeby pokazać, że na rynku są dostępne preparaty, przewyższające dotychczas stosowane terapie – zarówno pod względem skuteczności, jak i komfortu pacjenta.
-

Choroby rzadkie - jedno z większych wyzwań współczesnej medycyny
Materiał promocyjnyMoim marzeniem jest sieć ośrodków zajmujących się chorobami rzadkimi, która będzie trwała i da stabilizację systemowi ochrony zdrowia – podkreśliła wiceminister zdrowia Urszula Demkow podczas debaty poświęconej chorobom rzadkim zorganizowanej 27 lutego przez „Puls Medycyny”. Dodała, że Polska ma duże sukcesy w walce z tymi chorobami.
-

Wyzwania medycyny: choroby neuronu ruchowego
Choroby neuronu ruchowego (MND) to grupa nieuleczalnych schorzeń, do której należy m.in. stwardnienie zanikowe boczne (ALS). Mimo wielu lat intensywnych badań naukowcy wciąż nie do końca rozumieją, dlaczego komórki nerwowe odpowiedzialne za kontrolę mięśni degenerują się, co prowadzi do paraliżu, a ostatecznie do śmierci.
-

Serce matki, czyli o diagnozie „ataksja Friedreicha” dla dwóch synów
Jak dostałam tę kartkę z diagnozą... Pamiętam tylko – stoję z nią w ręku i nie wiem, gdzie dalej pójść, co dalej robić… Nie pamiętam powrotu do domu – opowiada Serwisowi Zdrowie Teresa Brzozowska-Nieczaj, mama bliźniaków, Karola i Kacpra, chorujących na ataksję Friedreicha.
-

Pacjent z chorobą rzadką jest wyjątkowy i wymaga wyjątkowych rozwiązań
Materiał promocyjnyWprowadzenie nowego Planu dla Chorób Rzadkich, odpowiednie zarządzanie wiedzą ekspercką, efektywna diagnostyka i wczesne włączenie leczenia – to kluczowe rekomendacje ekspertów płynące z trzeciej odsłony debaty z cyklu „Healthcare Policy Summit” poświęconej chorobom rzadkim.
-
Eksperci postulują leczenie biologiczne dla rzadkich chorób eozynofilowych
Materiał promocyjnyEGPA i HES, ultrarzadkie choroby eozynofilowe, w krótkim czasie prowadzą do niepełnosprawności, a w 50 proc. przypadków do śmierci w ciągu czterach lat od postawienia diagnozy. Pacjenci – głównie młode osoby – zmagają się z przewlekłym bólem, zmęczeniem i bezsilnością wywołanymi degeneracją zaatakowanych narządów wewnętrznych. W opinii ekspertów najlepsze efekty lecznicze przynosi terapia biologiczna. Konieczne jest jednak objęcie jej refundacją.
NAJNOWSZE
-

Sztuczna inteligencja pomoże przy porodach, ale odpowiedzialność pozostanie po stronie lekarza
Patronat Serwisu ZdrowieSztuczna inteligencja może w przyszłości wspierać lekarzy w monitorowaniu przebiegu porodu i podejmowaniu decyzji klinicznych, jednak odpowiedzialność za bezpieczeństwo matki i dziecka nadal będzie spoczywać na personelu medycznym – ocenił w rozmowie z PAP ginekolog lek. Rafał Zadykowicz.
-
Tatuaż z wakacji to ryzyko zakażeń
-
Proste testy mogą przewidywać zdrowie
-
Pionizacja pacjenta czasem ważniejsza od tabletki
-
Chore geny, zdrowy człowiek
